¿Qué es el embarazo ectópico?
El embarazo ectópico es un problema que se presenta cuando el óvulo fecundado se implanta de forma equivocada en otras estructuras que no sean el útero. La forma más común de embarazo ectópico es el embarazo tubárico, que ocurre en las trompas de Falopio.
El proceso normal de formación de un embarazo consta de los siguientes pasos:
Ovulación → migración del óvulo a una de las tubas uterinas (trompas de Falopio) → encuentro del óvulo con un espermatozoide → fertilización del óvulo (formación del cigoto) → migración del cigoto (óvulo fecundado) de la tuba uterina al útero → implantación del cigoto en la pared uterina.
El embarazo ectópico se presenta cuando algo malo ocurre en los dos últimos pasos. En el 98% de los casos, el cigoto no recorre todo el camino y termina alojado precozmente en la pared de una de las trompas. En los 2% restantes, la implantación del cigoto ocurre en otras estructuras, tales como ovario, cuello uterino o cavidad abdominal.
El embarazo ectópico es un embarazo sin futuro. El cigoto, además de no poder desarrollarse normalmente fuera del útero, también puede causar graves lesiones de las estructuras que lo rodean. Si no se trata, el embarazo ectópico presenta alto riesgo de muerte.
Hasta principios del siglo XX, la tasa de mortalidad fue superior al 50%. Afortunadamente, con las técnicas actuales de diagnóstico y tratamiento, la tasa de mortalidad ha disminuido a menos de 0.05%.
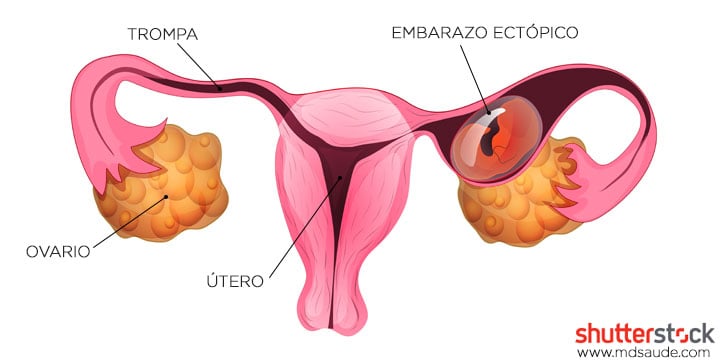
Embarazos fuera del útero corresponde a cerca de 1 a 2% de todos los embarazos. El diagnóstico generalmente se realiza alrededor de la 8 semana de embarazo.
Factores de riesgo
Varios factores de riesgo han sido identificados, siendo algunos de ellos más importantes que otros. En la mayoría de los casos, el problema reside en las trompas, que por estar inflamadas, infectadas o estructuralmente dañadas, hacen con que el cigoto tenga dificultad para completar su migración hacia el útero.
Vamos a nombrar algunos de los factores de riesgo conocidos. En general, todos ellos, directa o indirectamente, están relacionados con infecciones o problemas anatómicos de las trompas.
Factores que aumentan mucho el riesgo de embarazo ectópico
- Inflamación o infección de la trompa de Falopio (salpingitis).
- Lesión estructural de la trompa de Falopio por inflamaciones previas.
- Cirugía previa de las trompas.
- Fallas de la ligadura de trompa.
- Episodio de embarazo ectópico previo.
- Uso de DIU (el DIU rara vez falla, pero cuando esto ocurre, el riesgo de embarazo tubárico es enorme).
Factores que aumentan moderadamente el riesgo de embarazo ectópico
- Tabaquismo.
- Quedarse embarazada con el tratamiento para la infertilidad.
- Infección ginecológica previa por clamidia o gonorrea.
- La paciente ha tenido un cuadro de enfermedad pélvica inflamatoria.
- Historia de múltiples parejas sexuales.
Factores que aumentan ligeramente el riesgo de embarazo ectópico
- Cirugía abdominal o pélvica previa.
- Costumbre de usar ducha vaginal.
- Embarazo antes de la edad de 18 años.
Síntomas
En algunas mujeres, los primeros síntomas del embarazo ectópico no son diferentes de los que ocurren en el embarazo normal, como ausencia de menstruación, náuseas, aumento de mamas, ganas de orinar todo el tiempo, etc. Así como ocurre en los embarazos normales, la prueba de embarazo de Beta hCG también es positiva en el embarazo fuera del útero.
En la mayoría de los casos, sin embargo, las mujeres no muestran signos o síntomas inicialmente y ni siquiera sospechan que estén embarazadas cuando los primeros signos de embarazo ectópico se presentan alrededor de 6 a 8 semanas de gestación.
Es muy común la paciente buscar atención médica con la siguiente tríada de síntomas:
- Dolor abdominal.
- Retraso menstrual.
- Sangrado vaginal.
Estos tres síntomas no siempre están presentes al mismo tiempo, pero son los más comunes en un embarazo ectópico.
El dolor abdominal es generalmente unilateral, pero puede ser difuso, con mayor intensidad solamente del lado de la trompa afectada. El dolor varía de intensidad moderada y alta, dependiendo del grado de evolución de la gestación.
Si hay sangrado por la trompa, la paciente puede quejarse de dolor con irradiación al hombro o presentar intenso deseo y dolor al evacuar. En el examen físico, se puede sentir una masa en la región inguinal (ingle).
Si hay una ruptura de la trompa (embarazo ectópico roto), el dolor abdominal se hace intenso y pueden surgir signos de peritonitis (inflamación del peritoneo, membrana que cubre los órganos intraabdominales). En estos casos, el sangrado puede ser voluminoso y la paciente corre riesgo de shock circulatorio.
El sangrado vaginal generalmente es leve, pero en algunos casos puede ser intenso. Su color puede ser rojo vivo o muy oscuro. El sangrado vaginal del embarazo ectópico es generalmente diferente del sangrado menstrual.
Diagnóstico
Es muy difícil hacer el diagnóstico de embarazo ectópico basándose únicamente en los síntomas. Generalmente, el diagnóstico se obtiene después de un examen ginecológico y una ecografía transvaginal.
Un Beta hCG positivo, que presenta elevación de los valores más lentamente de lo habitual, y la ausencia de embrión en el útero son pistas importantes en la investigación del cuadro.
Cuando el embarazo es muy precoz, no siempre es fácil identificar la ubicación del embrión ectópico. A veces es necesario esperar unos días para establecer el diagnóstico con certeza.
Tratamiento
Ninguno embarazo ectópico tiene futuro, y el riesgo de muerte de la madre, si se deja sin tratamiento, es muy alto. Por lo tanto, todos los tipos de tratamiento tienen como objetivo la eliminación del embrión antes de otras complicaciones.
Existe tratamiento quirúrgico y tratamiento con fármacos para el embarazo ectópico.
Tratamiento medicamentoso
Si el embarazo ectópico se diagnostica temprano, puede administrarse medicamentos para prevenir el desarrollo del embrión, haciendo con que el mismo no evolucione. El medicamento generalmente utilizado es el metotrexato por vía intramuscular en dosis única. En la actualidad, aproximadamente 1/3 de los embarazos ectópicos son tratados con metotrexato.
Las indicaciones para el tratamiento con fármaco son:
- Embrión con menos de 4 cm.
- Ausencia de latidos cardíacos en el feto.
- Ausencia de signos de rotura de trompa.
- Beta hCG con valor de menos de 5.000 mUI / mL.
Después de la inyección, el obstetra acompaña a la futura madre con dosis seriadas de beta hCG. El objetivo es que los valores comiencen a caer y llegar a cero.
Si después de la primera inyección no hay respuesta, puede administrarse una segunda dosis de metotrexato.
Tratamiento quirúrgico
Históricamente, el tratamiento del embarazo ectópico siempre fue llevado a cabo con cirugía para extirpar el embrión mal implantado. Actualmente, la cirugía es el tratamiento de elección para el 60% de los casos.
En la mayoría de las situaciones, se realiza la cirugía laparoscópica. El objetivo es eliminar el embrión y reparar el área dañada de la trompa.
En casos de emergencia, con sangrado voluminoso o ruptura de la trompa, la cirugía tradicional abierta es la más indicada. No siempre es posible reparar la trompa, y la misma puede tener que ser removida para controlar la situación.
Incluso con el retiro de la trompa, la mujer puede quedarse embarazada en un momento posterior si la trompa del otro lado esté sana.
Referencias
- Ectopic pregnancy: Epidemiology, risk factors, and anatomic sites – UpToDate.
- Ectopic pregnancy: Clinical manifestations and diagnosis – UpToDate.
- Ectopic pregnancy: Methotrexate therapy – UpToDate.
- Ectopic Pregnancy – American College of Obstetricians and Gynecologists.
- Diagnosis and management of ectopic pregnancy – BMJ Sexual & Reproductive Healthcare.
- CHAPTER 19: Ectopic Pregnancy – Williams Obstetrics. 24th ed
Autor(es)
Médico licenciado por la Universidad Federal de Río de Janeiro (UFRJ), con títulos de especialista en Medicina Interna por la Universidad Federal de Río de Janeiro (UFRJ) y de Nefrología por la Universidad Estadual de Río de Janeiro (UERJ) y por la Sociedad Brasileña de Nefrología (SBN). Actualmente vive en Lisboa, Portugal, tiene títulos reconocidos por la Universidad de Oporto y por el Colegio de Nefrología de Portugal.