O que é cortisol?
O cortisol é um hormônio produzido pelas glândulas adrenais (também chamadas de suprarrenais), duas pequenas glândulas em forma de triângulo localizadas acima de cada um dos rins.
Os hormônios são substâncias químicas que coordenam diferentes funções do corpo, enviando mensagens pelo sangue para os órgãos, pele, músculos e outros tecidos. Esses sinais dizem ao seu corpo o que fazer e quando fazer.
Conhecido popularmente como o “hormônio do estresse”, o cortisol desempenha papel crucial em diversas outras funções fisiológicas do organismo, além de regular a resposta do corpo ao estresse.
Funções do cortisol
O cortisol é um hormônio multifacetado, que afeta uma ampla gama de processos biológicos, incluindo:
- Metabolismo: o cortisol ajuda a regular o metabolismo de carboidratos, proteínas e gorduras. Ele promove a gluconeogênese, que é a produção de glicose a partir de aminoácidos no fígado, e a liberação de ácidos graxos dos tecidos adiposos, fornecendo energia necessária em situações de estresse.
- Resposta ao estresse: como um componente central da resposta ao estresse, o cortisol prepara o corpo para a “luta ou fuga” ao aumentar os níveis de glicose no sangue, melhorar a disponibilidade de energia e suprimir funções não essenciais, como a digestão e a reprodução, para o corpo poder lidar eficientemente com o fator de estresse ou perigo.
- Sistema imunológico: o cortisol tem efeitos anti-inflamatórios e imunossupressores. Em doses adequadas, ajuda a controlar inflamações e regular a resposta imune, mas níveis cronicamente elevados podem suprimir o sistema imunológico, aumentando a suscetibilidade a infecções.
- Regulação da pressão arterial: o cortisol ajuda a manter a pressão arterial através da regulação do equilíbrio de sal e água, além de aumentar a sensibilidade dos vasos sanguíneos a outras substâncias que aumentam a pressão, como a adrenalina.
- Função cognitiva e humor: o cortisol afeta o cérebro, influenciando o humor, a memória e outras funções cognitivas. Em níveis normais, pode melhorar a memória e a capacidade de lidar com situações difíceis, mas níveis elevados por períodos prolongados estão associados a problemas como ansiedade, depressão e dificuldade de concentração.
- Regulação do ciclo sono-vigília: em circunstâncias normais, temos níveis mais baixos de cortisol à noite e níveis mais altos pela manhã, logo antes de acordar. Isso sugere que o cortisol desempenha um papel importante no início da vigília e participa do ritmo circadiano do corpo.
Produção e Regulação
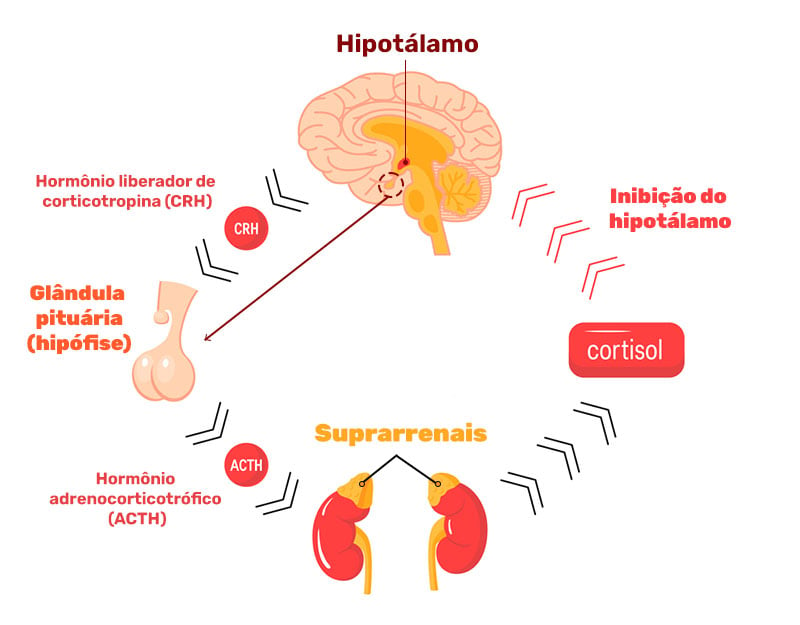
A produção de cortisol é controlada pelo eixo hipotálamo-pituitária-adrenal. Quando o corpo é exposto a situações de estresse, o hipotálamo libera o hormônio liberador de corticotropina (CRH), que, por sua vez, estimula a glândula pituitária a secretar o hormônio adrenocorticotrófico (ACTH). O ACTH então viaja através do sangue até as glândulas adrenais, estimulando a liberação de cortisol para a corrente sanguínea.
Os níveis de cortisol variam ao longo do dia, seguindo um ritmo circadiano. Eles geralmente são mais altos pela manhã, ajudando a pessoa a despertar e a enfrentar o dia, e diminuem ao longo da tarde e noite, preparando o corpo para o descanso. No entanto, esses níveis podem se elevar significativamente em resposta a situações estressantes, físicas ou emocionais.
Esse padrão pode mudar se o indivíduo trabalha no turno da noite e dorme em horários diferentes do dia.
Para a maioria dos testes que medem os níveis de cortisol no sangue, os valores normais são:
- Das 6h às 8h da manhã: 10 a 20 mcg/dL.
- Por volta das 16 horas: 3 a 10 mcg/dL.
Glicocorticoides
O cortisol faz parte do grupo de hormônios conhecido como glicocorticoides. São 3 os principais hormônios glicocorticoides produzidos naturalmente pelas suprarrenais:
- Cortisol.
- Cortisona.
- Corticosterona.
Existem atualmente vários glicocorticoides sintéticos, produzidos em laboratório e usado como medicamentos para uma grande variedade de doenças, especialmente de origem alérgica, autoimune ou inflamatória. Os principais fármacos glicocorticoides são:
- Hidrocortisona: potência semelhante a do cortisol.
- Deflazacorte: 3 vezes mais potente que o cortisol.
- Prednisolona: 4 a 5 vezes mais potente que o cortisol.
- Prednisona: 4 a 5 vezes mais potente que o cortisol.
- Triancinolona: 5 vezes mais potente que o cortisol.
- Metilprednisolona: 5 a 7,5 vezes mais potente que o cortisol.
- Betametasona: 25 a 30 vezes mais potente que o cortisol.
- Dexametasona: 25 a 30 vezes mais potente que o cortisol.
Explicamos os corticoides em detalhes e as consequências do seu excesso no artigo: Corticoides: o que são, tipos e para que servem.
Cortisol baixo
A falta de cortisol, também chamada de hipocortisolemia ou hipocortisolismo, pode ter causas variadas. A produção inadequada de cortisol pode resultar em uma condição conhecida como insuficiência adrenal, que é uma situação com risco de morte. As principais causas são:
- Doença de Addison (insuficiência adrenal primária):
- Autoimune: a forma mais comum é a adrenalite autoimune, onde o sistema imunológico ataca as glândulas adrenais.
- Infecções: infecções como tuberculose e HIV podem danificar as glândulas adrenais.
- Outras causas: metástases de câncer, hemorragias adrenais e doenças genéticas.
- Insuficiência adrenal secundária:
- Deficiência de ACTH: causada por disfunções na glândula pituitária, como tumores, cirurgias, radiação ou doenças inflamatórias.
- Uso prolongado de corticosteroides: a suspensão abrupta de corticosteroides após uso prolongado pode suprimir a produção de ACTH e, consequentemente, de cortisol.
- Insuficiência adrenal terciária:
- Disfunção do hipotálamo: resultante de problemas no hipotálamo, que afetam a liberação de CRH (hormônio liberador de corticotropina).
Sintomas comuns de cortisol baixo incluem:
- Fadiga crônica.
- Perda de peso e apetite.
- Hipotensão arterial.
- Hipoglicemia.
- Desidratação.
- Hiperpigmentação da pele.
- Dores musculares e articulares.
- Coma.
Cortisol alto
O excesso de cortisol, também conhecido como hipercortisolemia ou hipercortisolismo, pode ter diversas causas e consequências no corpo humano. As principais causas são:
- Tumores hipofisários (Doença de Cushing): adenomas na glândula pituitária podem produzir excesso de ACTH (hormônio adrenocorticotrófico), estimulando a produção excessiva de cortisol pelas glândulas adrenais.
- Tumores adrenais: adenomas ou carcinomas nas glândulas adrenais podem produzir cortisol em excesso diretamente.
- Secreção ectópica de ACTH: alguns tumores, como os carcinomas de pulmão de pequenas células, podem secretar ACTH independentemente, levando a um aumento do cortisol.
- Uso prolongado de costeroides: algumas doenças exigem tratamento com glicocorticoides por tempo prolongado e com doses elevadas.
Sintomas comuns de cortisol alto
Pacientes com níveis elevados de cortisol apresentam diversas complicações. As mais comuns são:
- Obesidade: o cortisol cronicamente elevado está associado ao acúmulo de gordura abdominal, que é um fator de risco para doenças cardiovasculares.
- Face arredondada (face em “lua cheia”).
- Fraqueza muscular.
- Hipertensão arterial.
- Hiperglicemia.
- Osteoporose.
- Estrias arroxeadas na pele.
- Alterações de humor, como irritabilidade e depressão.
- Diabetes mellitus: níveis elevados de cortisol podem levar à resistência à insulina, contribuindo para o desenvolvimento do diabetes tipo 2.
- Aumento do risco de infecções.
Diagnóstico de alterações nos níveis de cortisol
O diagnóstico de desbalanços nos níveis de cortisol envolve diversos exames:
- Exames Laboratoriais:
- Cortisol sérico: medição dos níveis de cortisol no sangue em diferentes horários do dia para avaliar o ritmo circadiano.
- Cortisol salivar: coleta de saliva para medir os níveis de cortisol, sendo um método não invasivo.
- Cortisol urinário de 24 Horas: avalia a quantidade de cortisol excretada na urina ao longo de um dia.
- Testes de estimulação e supressão:
- Teste de estimulação com ACTH: avalia a capacidade das glândulas adrenais de produzir cortisol em resposta ao ACTH.
- Teste de supressão com dexametasona: verifica se a administração de dexametasona suprime a produção de cortisol, ajudando a identificar a causa do hipercortisolismo.
Tratamento
O tratamento do hipo e do hipercortisolismo depende da causa. Em linhas gerais:
Tratamento do hipocortisolismo (cortisol baixo)
Como o hipocortisolismo ocorre quando as glândulas adrenais não produzem cortisol suficiente, o tratamento visa repor os hormônios que estão em falta e gerenciar os sintomas associados.
Terapia de reposição hormonal
A reposição de cortisol é feita principalmente com medicamentos como a hidrocortisona, ou prednisona. Essas medicações substituem o cortisol que o corpo não está produzindo adequadamente.
Em casos de insuficiência adrenal primária (Doença de Addison), pode ser necessário repor também a aldosterona, outro hormônio produzido pelas glândulas adrenais. O fludrocortisona é o medicamento utilizado para esse fim, ajudando a manter o equilíbrio de sódio e potássio no corpo e a regular a pressão arterial.
Durante períodos de estresse físico ou emocional, como infecções, cirurgias ou traumas, o corpo normalmente aumentaria a produção de cortisol. Pessoas com insuficiência adrenal podem precisar ajustar a dose de glicocorticoides nessas situações, conforme orientação médica.
Injeção de emergência de hidrocortisona
Pacientes com insuficiência adrenal são frequentemente orientados a ter consigo uma injeção de hidrocortisona para uso em situações de emergência, quando não é possível tomar a medicação oral.
Tratamento do hipercortisolismo (cortisol alto)
O hipercortisolismo, ou síndrome de Cushing, é causado pelo excesso de cortisol no organismo. O tratamento depende da causa subjacente do aumento do cortisol.
Tratamento cirúrgico
Uma das principais abordagens é o tratamento cirúrgico. No caso de tumores hipofisários que produzem excesso de ACTH (hormônio adrenocorticotrófico), a cirurgia transesfenoidal é o procedimento indicado. Trata-se de uma cirurgia minimamente invasiva realizada através do nariz ou do seio esfenoidal, permitindo a remoção dos adenomas na glândula pituitária (hipófise) que estão causando a superprodução de ACTH.
Quando o hipercortisolismo é causado por tumores nas glândulas adrenais, a adrenalectomia é o tratamento cirúrgico utilizado. Essa cirurgia remove os tumores das glândulas adrenais que estão produzindo cortisol em excesso. A adrenalectomia pode ser realizada de forma laparoscópica, que é menos invasiva, ou por meio de cirurgia aberta, dependendo do tamanho e da localização do tumor.
Em situações em que o excesso de cortisol é devido à produção ectópica de ACTH por tumores em outras partes do corpo, como nos pulmões, a remoção cirúrgica desses tumores é o tratamento preferencial. A eliminação do tumor produtor de ACTH auxilia na normalização dos níveis de cortisol no organismo.
Quando a cirurgia hipofisária não é completamente eficaz ou não pode ser realizada, a radioterapia surge como uma alternativa. A radioterapia tem o objetivo de reduzir o tamanho do tumor hipofisário e diminuir a produção de ACTH, contribuindo para o controle dos níveis de cortisol.
Tratamento farmacológico
Além das intervenções cirúrgicas e radioterápicas, há opções de tratamento farmacológico para o hipercortisolismo. Os inibidores da síntese de cortisol são medicamentos que reduzem a produção de cortisol pelas glândulas adrenais. Entre eles:
- Cetoconazol: originalmente um antifúngico, pode inibir a produção de cortisol.
- Metirapona: interfere diretamente na síntese do cortisol, diminuindo sua produção.
- Mitotano: utilizado especialmente em casos de carcinomas adrenocorticais, atuando na destruição das células das glândulas adrenais.
- Etomidato: empregado em situações agudas, geralmente em ambiente hospitalar, para controlar rapidamente os níveis de cortisol.
Outra classe de medicamentos envolve os antagonistas dos receptores de cortisol. A mifepristona bloqueia os efeitos do cortisol nos tecidos e é utilizada em casos específicos, especialmente quando há intolerância ou contraindicações a outras terapias.
Há também terapias orientadas para a hipófise. Os análogos da somatostatina, como a pasireotida, podem reduzir a produção de ACTH pelos tumores hipofisários, contribuindo para a diminuição dos níveis de cortisol no organismo.
Em casos graves ou quando outras terapias não são eficazes, pode ser considerada a adrenalectomia bilateral, que é a remoção de ambas as glândulas adrenais. Esse procedimento elimina a fonte de produção excessiva de cortisol, mas requer que o paciente faça terapia de reposição hormonal pelo resto da vida, de forma semelhante ao tratamento da insuficiência adrenal.
Referências
- Overview of the pharmacologic use of glucocorticoids – UpToDate.
- Laboratory assessment of hypothalamic-pituitary-adrenal axis function – UpToDate.
- Physiology, Cortisol – StatPearls – NIH
- Williams Textbook of Endocrinology, 15th Edition.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.