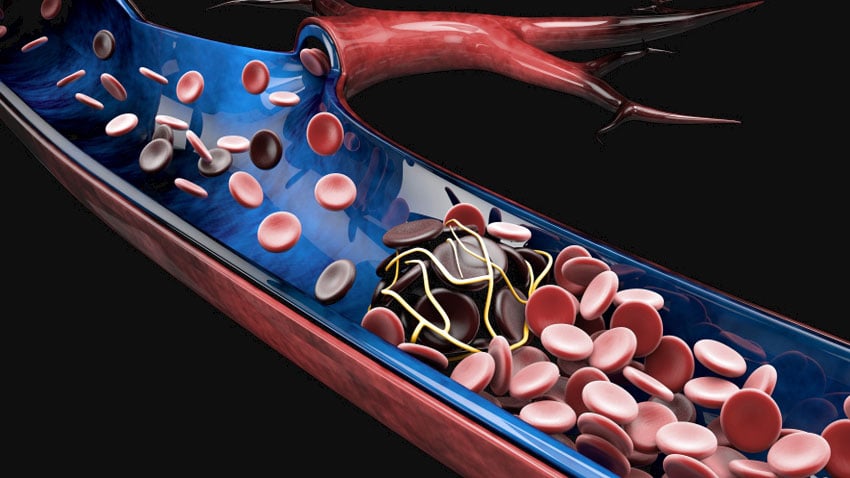
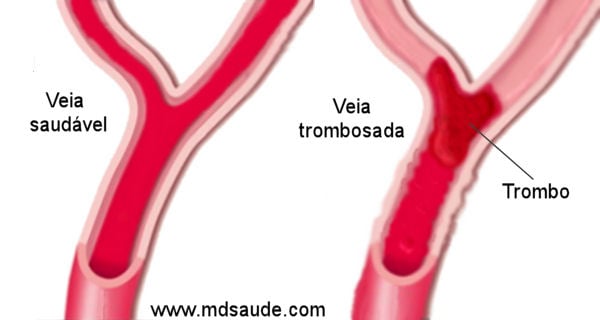
O que é trombose?
Trombose é um termo médico que indica a formação de um coágulo de sangue (trombo) dentro de um vaso sanguíneo, provocando interrupção ou grave limitação do fluxo de sangue no mesmo.
A trombose pode ocorrer em artérias, sendo, assim, chamada de trombose arterial, ou em veias, o que é chamado de trombose venosa.
A forma de trombose venosa mais comum é a trombose venosa profunda (TVP), que ocorre nas veias dos membros inferiores (pernas, coxas ou região pélvica), caracterizada clinicamente por um quadro de edemas e dor no membro acometido. É especificamente sobre essa forma de trombose que ocorre nas pernas que falaremos neste artigo.
Como se forma um trombo?
A formação de coágulos é um complexo mecanismo de defesa que impede que o paciente fique sangrando indefinidamente toda vez que um dos seus vasos sanguíneos sofre uma injúria.
O sistema de coagulação é responsável por manter o sangue na sua forma líquida, mas é altamente eficaz em induzir sua solidificação sempre que a parede de uma veia ou artéria sofrer alguma lesão. Imediatamente após um vaso sofrer um trauma, o sistema de coagulação começa a agir para criar um coágulo que funcione como tampão para estancar o vazamento de sangue para fora da circulação sanguínea.
Na imensa maioria dos casos, a formação de coágulos é feita sem equívocos, limitando-se apenas à parede do vaso ferido e aos tecidos por onde o sangue extravasou, sem interferir relevantemente no fluxo de sangue dentro do vaso.
Em pessoas saudáveis, há um fino equilíbrio entre os fatores que impedem a coagulação e os fatores que estimulam a formação de coágulos, de tal modo que o paciente não forme coágulos espontaneamente nem corra risco de sangramentos com traumas mínimos do dia-a-dia.
A trombose é um evento indesejado do sistema de coagulação, pois ele cria grandes coágulos dentro dos vasos sanguíneos, causando obstrução do fluxo de sangue nesta região.
As tromboses venosas e arteriais se manifestam clinicamente de forma diferente, dado que veias e artérias possuem funções distintas no organismo. As artérias são os vasos responsáveis por levar sangue rico em oxigênio e nutrientes aos tecidos, enquanto as veias são os vasos que fazem o sentido oposto, escoando o sangue já utilizado pelos tecidos de volta ao coração e aos pulmões para ele ser novamente oxigenado.
Portanto, se a trombose ocorrer em uma artéria, ela impede que o sangue chegue aos órgãos e tecidos nutridos por essa artéria, causando isquemia e infartes. As situações mais conhecidas de trombose arterial são o infarto agudo do miocárdio e o AVC.
Quando a trombose ocorre em uma veia, ela obstrui o escoamento do sangue, fazendo com que o mesmo fique represado naquela região. A forma mais comum de trombose venosa é a trombose dos membros inferiores, que habitualmente acomete as veias profundas e calibrosas da perna, coxa ou pelve.
Nesse caso, o sangue chega normalmente ao membro inferior acometido, mas não consegue retornar, pois, como uma das veias está trombosada, uma das principais, senão a principal, via de escoamento encontra-se obstruída. O sangue, para retornar, precisa encontrar uma ou mais vias colaterais, que são normalmente veias de menor calibre, incapazes, a curto prazo, de conseguir escoar adequadamente todo o fluxo de sangue.
Como surge a trombose venosa
Em situações normais, o sangue deve sempre permanecer na sua forma líquida, fluindo livremente pela circulação sanguínea. A formação de um coágulo (trombo) em uma veia é um evento não natural, que ocorre devido a basicamente três fatores, conhecidos como tríade de Virchow:
- Redução do fluxo de sangue no vaso: o equilíbrio entre fatores que favorecem a coagulação e fatores que impedem a coagulação desaparece quando o fluxo de sangue torna-se mais lento. A estase sanguínea é uma situação que estimula a ação dos fatores de coagulação, aumentando o risco do surgimento de um trombo.
- Lesão da parede do vaso sanguíneo: toda vez que a parede de um vaso sanguíneo sofre uma lesão, o sistema de coagulação é ativado para a formação de um coágulo tampão, de forma a impedir perdas sanguíneas para fora do vaso. Dependo do grau e da localização do trauma, a formação de um grande trombo pode ocorrer.
- Alterações dos componentes do sangue: se o paciente tiver alguma doença que altere relevantemente os componentes do sangue, principalmente os fatores que favorecem ou impedem a coagulação, o equilíbrio necessário do sistema de coagulação desaparece, aumentando o risco do surgimento de trombos dentro dos vasos.
Em geral, sempre que o paciente apresenta uma trombose, um ou mais dos três fatores descritos acima estão presentes na sua origem. Uma variedade de doenças e condições pode predispor um paciente à trombose, como veremos a seguir.
Fatores de risco para trombose
Diversos fatores podem aumentar o risco de desenvolvimento de trombose, principalmente dos membros inferiores. Os mais importantes são as trombofilias, doenças do sangue que fazem com que o sistema de coagulação fique desregulado, criando um estado de hipercoagulabilidade e grande risco para formação de trombos.
Entre as trombofilias mais comuns, podemos destacar:
- Mutação do Fator V de Leiden.
- Mutação do gene da protrombina.
- Deficiência de proteína S.
- Deficiência de proteína C.
- Deficiência de antitrombina.
- Disfibrinogenemia.
- Anticorpo anti-fosfolipídeo.
Felizmente, apesar de serem um importante fator de risco para trombose, as trombofilias são doenças pouco comuns. A maioria dos casos de trombose são causadas por outros fatores. Falaremos rapidamente sobre os mais importantes.
Cirurgia
Pacientes submetidos a procedimentos cirúrgicos, principalmente cirurgias na região pélvica e membros inferiores, apresentam elevado risco de formação de trombos nos membros inferiores. O efeito dos anestésicos, a própria manipulação dos vasos sanguíneos e tecidos subjacentes durante o ato cirúrgico e o prolongado tempo sem se levantar* no pós-operatório tornam as cirurgias eventos com elevado risco de trombose venosa profunda.
* Quando andamos, o impacto dos pés no chão e a contração dos músculos, principalmente da panturrilha, ajudam a empurrar o sangue nas veias das pernas para cima, em direção ao coração. Ficar muito tempo deitado, principalmente para quem tem insuficiência venosa, favorece a estase do sangue nos membros inferiores.
Traumas
Por motivos semelhantes aos da cirurgia, grandes traumatismos também são importantes fatores de risco para a trombose venosa profunda, não só pelo impacto nos vasos sanguíneos, mas também pelo tempo que o paciente fica imobilizado na cama depois do acidente.
Longas viagens sentado (síndrome da classe econômica)
Longas viagens de avião, geralmente cima de 8 horas, podem facilitar a surgimento de trombose venosa profunda, principalmente em indivíduos com outros fatores de risco, como obesidade, varizes, tabagismo, gravidez, etc. Já notou como os seus pés ficam inchados e o sapato fica mais difícil de calçar após uma longa viagem de avião? O fato de ficar sentado por longas horas, com as pernas dobradas, dificulta o retorno do sangue venoso para o coração, favorecendo a estase e, consequentemente, a formação de trombos.
Para saber mais sobre o assunto, leia: Síndrome da classe econômica.
Câncer
Alguns tumores malignos produzem substâncias que aumentam a coagulabilidade do sangue, favorecendo a formação de trombos (leia: 14 Sintomas de câncer). Em muitos pacientes, o primeiro sintoma do tumor pode ser uma trombose nas pernas.
Insuficiência cardíaca
Pacientes com insuficiência cardíaca apresentam um coração fraco, com dificuldade de bombear o sangue pelo corpo. Isso leva à estagnação de sangue nos membros inferiores e favorece a formação de coágulos.
Para saber mais sobre o assunto, leia: Insuficiência cardíaca: o que é, sintomas e tratamento.
Gravidez
Alterações hormonais aumentam a capacidade de coagulação das grávidas. Além disso, conforme o útero cresce, a veia cava fica comprimida, o que dificulta o escoamento do sangue vindo das veias dos membros inferiores. Grávidas apresentam cinco vezes mais chances de desenvolverem tromboses do que mulheres não grávidas da mesma idade.
Além dos já descritos, existem diversos outros fatores de risco para trombose venosa profunda, entre os quais vale a pena citar:
- Obesidade.
- Tabagismo.
- Uso de anticoncepcionais hormonais.
- Idade acima de 60 anos.
- Síndrome nefrótica.
- Uso de certos medicamentos, como tamoxifeno, eritropoietina, talidomida e reposição hormonal na menopausa.
- História familiar de trombose.
- Policitemia vera.
- Trombocitopenia essencial.
- Doença inflamatória intestinal.
- Uso de cateter venoso central na veia femoral.
- Infecções, como Covid-19.
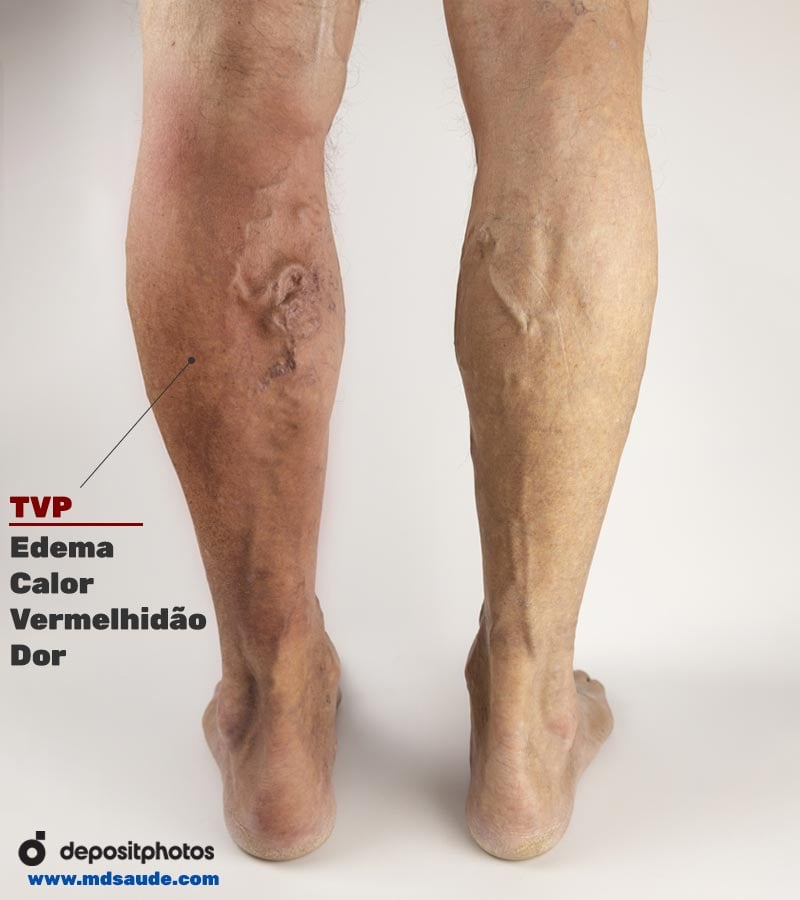
Sintomas da trombose na perna
Os sintomas da TVP dependem do tamanho do trombo e do grau de obstrução da veia acometida. Como se tratam de veias profundas, longe da pele, é perfeitamente possível o paciente ter uma trombose e não apresentar sintomas.
Quando o trombo é suficientemente grande para comprometer o fluxo de sangue na veia, os principais sintomas da trombose venosa dos membros inferiores são:
- Inchaço da perna acometida.
- Dor local.
- Aumento de temperatura da região acometida.
- Vermelhidão do membro acometido.
Uma perna que subitamente começa a doer e se torna mais inchada e quente que a outra é um sinal que deve sempre levantar a suspeita de trombose.
O diagnóstico da trombose venosa profunda costuma ser feito com a ultrassonografia com doppler das veias dos membros inferiores. Outros exames, como a angiorressonância magnética ou angiotomografia computadorizada também podem ser usados.
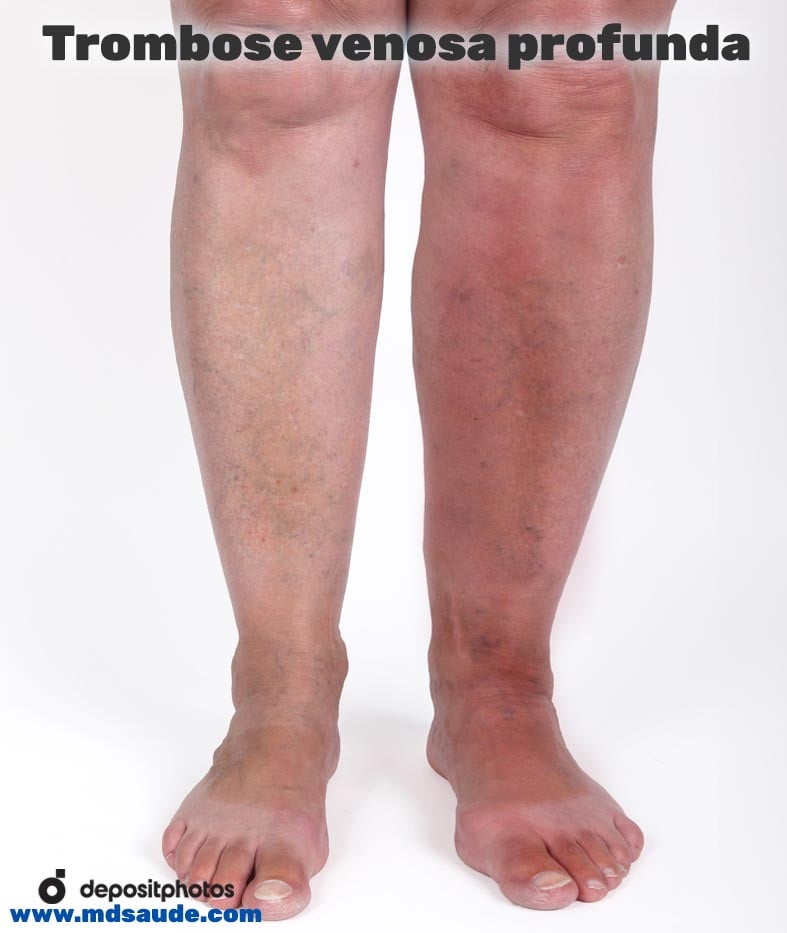
Complicações da TVP
O grande perigo da TVP é o risco de um pedaço do trombo se soltar e viajar pela corrente sanguínea até um dos pulmões, provocando um quadro chamado tromboembolismo pulmonar (TEP). Trombos pequenos causam infarto pulmonar localizado, que se manifestam clinicamente como dor torácica e súbita falta de ar.
Dependendo do tamanho do êmbolo (pedaço do trombo que se soltou), o mesmo pode obstruir grandes vasos pulmonares, como a artéria pulmonar, impedindo que o sangue chegue a um dos pulmões. Neste caso, o coração pode entrar em colapso, pois ele tenta bombear o sangue em direção ao pulmão, mas não consegue, devido à grande obstrução à sua frente.
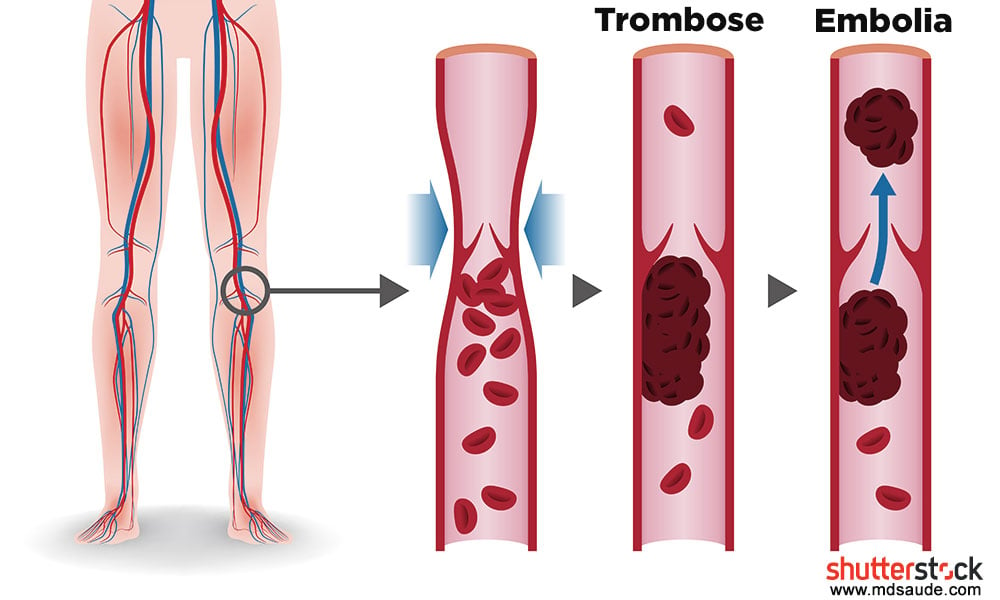
O paciente com tromboembolismo maciço pode evoluir rapidamente para parada cardíaca e morte.
As tromboses venosas que ocorrem nas veias mais superiores do membro inferior, como as veias poplíteas, femoral ou ilíaca são as que têm mais riscos de soltar êmbolos. As tromboses que ocorrem nas veias abaixo do joelho são menos perigosas, pois apresentam, menor risco de TEP.
Para saber mais sobre a embolia pulmonar, leia: Tromboembolismo pulmonar.
Tratamento
O tratamento da TVP tem como objetivos:
- Reduzir o risco de embolização para os pulmões.
- Impedir o crescimento do trombo atual.
- Impedir a formação de novos trombos.
Trombose das veias proximais dos membros inferiores
As veias profundas proximais dos membros inferiores são aquelas localizadas acima dos joelhos, nomeadamente:
- Veia femoral: inclui a veia femoral comum, a veia femoral superficial e a veia femoral profunda. A trombose que ocorre nesta região é de particular preocupação devido ao alto risco de embolização.
- Veia poplítea: localizada na parte de trás do joelho, a veia poplítea é uma extensão da veia femoral profunda e é um local comum para a formação de coágulos.
- Veias ilíacas: incluem a veia ilíaca comum e a veia ilíaca externa. A trombose nestas veias também está associada a um risco aumentado de embolia pulmonar.
Estas veias são consideradas de alto risco, pois a trombose nelas tem uma maior probabilidade de resultar em coágulos que se desprendem e viajam para os pulmões. Por isso, a TVP que afeta as veias proximais é tratada mais agressivamente com anticoagulação em comparação com a trombose em veias distais (veias da panturrilha), que geralmente apresenta um risco menor de complicações graves.
Se não tratados, cerca de um em cada dois pacientes com TVP nas veias proximais do membro inferior irá apresentar embolia pulmonar. Isso significa que, se não tratado, a TVP é um quadro com inaceitável risco de morte.
A base da terapia para TVP das veias proximais dos membros inferiores é a anticoagulação, desde que não haja contraindicação. Entre as opções de fármacos para anticoagulação estão:
- Heparina fracionada.
- Heparina de baixo peso molecular.
- Varfarina.
- Inibidores do fator Xa (apixaban, edoxaban, rivaroxaban).
- Inibidores diretos da trombina (dabigatran).
As duas últimas opções são atualmente as mais utilizadas, devido à sua facilidade de uso, já que são comprimidos, não exigem monitoramento regular da coagulação sanguínea e têm menos interações alimentares e medicamentosas. Eles são eficazes e seguros para a maioria dos pacientes.
No entanto, o tipo de fármaco utilizado depende do risco de sangramento do paciente. O tempo de tratamento varia de 3 a 12 meses, também consoante o risco de sangramento do paciente e a causa da trombose.
O paciente com TVP deve permanecer em repouso absoluto na cama durante os primeiros dias de anticoagulação, pois a mobilização do membro acometido aumenta o risco de embolização.
Nos pacientes que apresentam contra-indicação aos anticoagulantes ou que, apesar da anticoagulação, continue a apresentar novos episódios de tromboembolismo, indica-se a implantação de um filtro na veia cava. O filtro de veia cava é uma espécie de rede que fica localizada dentro da veia cava, na região abdominal, e impede que eventuais êmbolos provenientes dos membros inferiores consigam chegar aos pulmões.
Trombose das veias distais dos membros inferiores
As veias distais nos membros inferiores, também conhecidas como veias da panturrilha ou veias infrapoplíteas, incluem várias veias menores situadas abaixo do joelho. Estas veias estão mais distantes do coração em comparação com as veias proximais e incluem:
- Veias tibiais anteriores e posteriores: localizadas na frente e atrás da tíbia, respectivamente.
- Veias fibulares: localizadas ao longo do osso da fíbula.
- Veias musculares da panturrilha: incluem veias que drenam os músculos gastrocnêmio e sóleo.
A TVP que afeta estas veias distais é geralmente considerada menos perigosa do que a TVP em veias proximais, pois o risco de embolia pulmonar é menor. No entanto, ela ainda requer atenção médica e avaliação.
O tratamento da TVP em veias distais pode variar. Em alguns casos, pode-se optar por uma abordagem mais conservadora, como a observação e uso de meias de compressão, especialmente se o risco de sangramento for significativo. Em outros casos, pode ser indicado o uso de anticoagulantes, dependendo de fatores como a extensão da trombose, os sintomas do paciente, e a presença de fatores de risco para extensão da trombose ou embolia pulmonar.
É importante notar que, embora o risco de complicações seja geralmente menor com a TVP em veias distais, a avaliação individualizada é crucial para determinar o melhor curso de tratamento para cada paciente.
Prevenção da TVP dos membros inferiores
A prevenção da TVP é essencial nos pacientes com elevado risco, nomeadamente aqueles com trombofilia ou que foram submetidos recentemente a cirurgias. Nas trombofilias, a prevenção deve ser feita com o uso de anticoagulantes para o resto da vida.
Nos casos de pacientes submetidos à cirurgia, indica-se, no pós-operatório imediato, o uso de meias compressivas e baixas doses de heparina, caso o paciente precise ficar acamado. O ideal é que todo paciente recém-operado levante-se e ande assim que possível. O simples fato do paciente poder dar alguns passos ao longo do dia já reduz muito o risco de TVP.
Nas longas viagens de avião, indica-se que o indivíduo levante-se a cada 2 horas e dê uma andada pela aeronave. Evitar bebidas alcoólicas e se manter bem hidratado também são importantes.
Perguntas frequentes
Quais são os primeiros sintomas de trombose nas pernas?
Os primeiros sintomas de trombose venosa profunda nas pernas podem variar, mas os mais comuns incluem:
Inchaço: ocorre geralmente em uma única perna, podendo ser localizado na panturrilha ou na coxa.
Dor ou sensibilidade: muitas vezes descrita como uma dor constante ou cãibra na perna, especialmente na panturrilha.
Vermelhidão ou descoloração: a pele sobre a área afetada pode ficar avermelhada ou mais escurecida.
Calor: a perna afetada pode estar visivelmente mais quente ao toque em comparação com a outra.
Como curar a trombose nas pernas?
Os anticoagulantes são o principal tratamento para a TVP. Eles não dissolvem o coágulo, mas evitam que ele aumente e permitem que o corpo o reabsorva naturalmente ao longo do tempo. Os mais utilizados são:
Heparina: usada habitualmente nos primeiros dias, por injeção subcutânea ou intravenosa.
Varfarina ou anticoagulantes orais diretos (como rivaroxabana, apixabana ou dabigatrana): São usados a longo prazo, geralmente 6 meses, para prevenir novos coágulos.
Como evitar a trombose nas pernas?
Nem sempre é possível evitar, mas algumas medidas diminuem o risco de trombose venosa profunda:
Manter-se ativo: evitar longos períodos de imobilização, especialmente em viagens longas ou após cirurgias. Fazer pausas para caminhar e mover as pernas regularmente.
Usar meias de compressão: ajudam a melhorar a circulação, especialmente em pessoas com risco elevado.
Hidratação adequada: beber bastante água para manter o sangue menos viscoso.
Evitar o tabagismo: fumar aumenta o risco de formação de coágulos.
Manter o peso saudável: controlar o peso ajuda a reduzir a pressão nas veias das pernas.
Uso de anticoagulantes profiláticos: em casos de risco elevado, como após cirurgias ou durante longas viagens, um médico pode prescrever anticoagulantes preventivos.
Como é a dor de trombose na perna?
A dor causada pela trombose venosa profunda na perna é geralmente descrita como:
Dor profunda e constante: não é uma dor superficial; é uma sensação persistente que pode lembrar uma cãibra intensa ou um desconforto profundo na panturrilha ou na coxa.
Sensação de peso ou tensão: a perna afetada pode parecer pesada ou tensa, como se houvesse pressão interna.
Dor ao movimentar: a dor pode piorar ao caminhar, ao ficar em pé por longos períodos ou ao flexionar o pé para cima (movimento chamado de sinal de Homans).
Sensibilidade ao toque: a área pode ficar dolorida ao ser pressionada ou tocada.
Trombose pode dar nos braços?
Sim, a trombose venosa profunda pode ocorrer no braço, embora seja bem menos comum do que nas pernas.
Causas da TVP nos membros superiores costumam ser:
Cateteres venosos centrais: o uso de cateteres ou dispositivos médicos inseridos em veias profundas do braço, ombro ou pescoço pode lesionar a parede venosa e predispor à formação de coágulos.
Trauma ou lesão: lesões nos braços podem danificar as veias e levar à formação de trombos.
Esforço físico intenso: atividades que envolvem esforço repetitivo ou intenso dos braços (como levantamento de peso ou atividades esportivas) podem desencadear uma condição chamada síndrome de Paget-Schroetter, um tipo de TVP associada ao esforço.
Compressão venosa: anomalias anatômicas, como costela cervical ou músculos hipertrofiados, podem comprimir as veias do braço.
Condições médicas: distúrbios de coagulação sanguínea (trombofilias) ou condições que aumentam o risco de trombose.
Imobilização prolongada: embora menos comum nos braços, a imobilização pode contribuir para a estase sanguínea e formação de coágulos.
Em quanto tempo a trombose pode matar?
A trombose venosa profunda em si não costuma ser imediatamente fatal, mas a complicação mais grave associada a ela, a embolia pulmonar, pode levar à morte rapidamente — às vezes em questão de horas ou até minutos após o deslocamento do coágulo para os pulmões.
Em alguns casos, uma pessoa pode ter uma TVP por dias ou semanas sem sintomas significativos. No entanto, se um fragmento do coágulo se soltar e viajar até os pulmões, causando uma embolia pulmonar, a situação pode se tornar crítica rapidamente.
Como não temos como saber de antemão quais são as tromboses que vão gerar êmbolos, o tratamento com anticoagulação e repouso deve ser feito para todos os casos considerados de alto risco, como em trombos em veias profundas proximais dos membros inferiores.
Referências
- What is Venous Thromboembolism? – Centers for Disease Control and Prevention.
- Deep Venous Thrombosis (DVT) – Medscape.
- Overview of the causes of venous thrombosis – UpToDate.
- Overview of the treatment of lower extremity deep vein thrombosis (DVT) – UpToDate.
- Venous thromboembolism: Anticoagulation after initial management – UpToDate.
- Clinical presentation and diagnosis of the nonpregnant adult with suspected deep vein thrombosis of the lower extremity – UpToDate.
- Venous Thromboembolism – National Institute of Health.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.