O que é a mastite?
A mastite é uma condição caracterizada pela inflamação do tecido mamário, geralmente benigna e bastante prevalente entre as mulheres em período de lactação, particularmente nas primeiras 6 a 12 semanas após o parto. No entanto, vale salientar que essa condição também pode ocorrer em mulheres que não estão amamentando e, embora menos comum, até em homens. Frequentemente, a mastite resulta de uma infecção, que pode levar a sintomas desconfortáveis, como dor e inchaço na região afetada da mama.
A inflamação da mastite é habitualmente provocada por uma infecção bacteriana, sendo a bactéria Staphylococcus aureus o agente mais comum. Porém, nem toda mastite tem origem infecciosa e nem sempre o tratamento precisa ser feito com antibióticos.
Neste artigo dividiremos a explicação da mastite em dois grandes grupos:
- Mastite durante a amamentação (mastite puerperal).
- Mastite não relacionada à amamentação.
O que é a mastite puerperal?
A mastite puerperal, também chamada mastite lactacional ou mastite da amamentação, é uma inflamação das glândulas mamárias que ocorre em mulheres em fase de aleitamento materno e cursa com vermelhidão nos seios, dor, calafrios e febre alta.
De 10 a 20% das mulheres desenvolvem pelo menos um episódio de mastite durante o período de amamentação. Na maioria dos casos, a inflamação ocorre nos três primeiros meses de aleitamento, mas nada impede que ela possa ocorrer em fases posteriores.
A bactéria Staphylococcus aureus, o agente mais comum da mastite puerperal, responsável por mais da metade dos casos. Outras bactérias menos frequentes incluem Streptococcus pyogenes (grupo A ou B), Escherichia coli, espécies de Bacteroides, espécies de Corynebacterium e estafilococos coagulase-negativos (por exemplo, Staphylococcus lugdunensis).
Causas
O principal fator de risco para a mastite puerperal é a estase láctea, ou seja, a permanência de leite represado em um dos ductos mamários por prolongado tempo. A estase do leite pode ocorrer por alguma obstrução de um dos ductos da mama ou por um incompleto esvaziamento dos seios pelo bebê durante a amamentação.
Em geral, a sequência de eventos que leva ao surgimento da mastite lactacional é a seguinte:
- Se o bebê não estiver com a pega correta ao peito, podem surgir rachaduras ou escoriações no mamilo que facilitam a entrada de bactérias da pele da mão ou da boca do bebê.
- A lesão do mamilo pode causar inflamação local, resultando em compressão de um ou mais dutos da mama, o que reduz a capacidade de drenagem do leite.
- Além da obstrução dos ductos, a dor no mamilo faz com que a mãe tenha dificuldade de levar até o fim cada mamada, permitindo o acúmulo de leite nos ductos mamários.
- Se os problemas com a drenagem persistirem por mais de 24 horas, as bactérias que penetraram o tecido mamário através da ferida no mamilo começam a se multiplicar no leite estagnado, levando ao desenvolvimento da mastite lactacional.
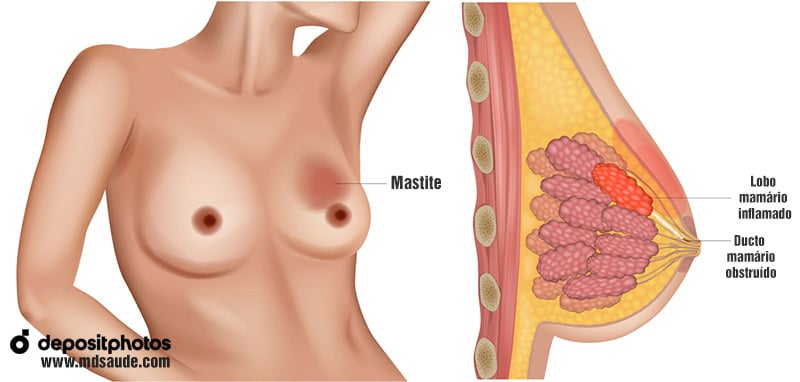
Em resumo, a mastite da amamentação ocorre basicamente quando uma bactéria presente na pele dos seios ou na boca do bebê consegue alcançar uma região da mama em que há estase de leite.
Informações em vídeo
Antes de seguirmos com os sintomas, assista a esse curto vídeo, que resume as principais informações sobre a mastite lactacional.
Fatores de risco
O risco de uma lactente ter mastite puerperal é mais elevado se uma ou mais das seguintes situações estiverem presentes:
- Já ter tido mastite puerperal em outras oportunidades.
- Bloqueio parcial do duto de leite, provocando redução da drenagem e estagnação.
- Frequente pressão sobre as mamas, como, por exemplo, uso sutiã apertado ou cinto de segurança do carro.
- Produção excessiva de leite, que não consegue ser totalmente drenado em cada mamada.
- Mamadas infrequentes (esvaziamento infrequente do seio).
- Escoriação ou rachaduras no mamilo que dificultam a amamentação e servem como porta de entrada para bactérias.
- Interrupção precoce do aleitamento materno.
- Estresse materno ou fadiga excessiva.
- Desnutrição materna.
- Uso frequente de bombas para tirar o leite (são menos eficazes que as mamadas para esvaziar as mamas).
O melhor modo de prevenir a mastite do puerpério é através da correta técnica de amamentação, com adequada pega do bebê, visando um eficaz esvaziamento da mama a cada mamada e evitando a ocorrência de lesões nos mamilos que servem de porta de entrada para a invasão de bactérias.
Sintomas
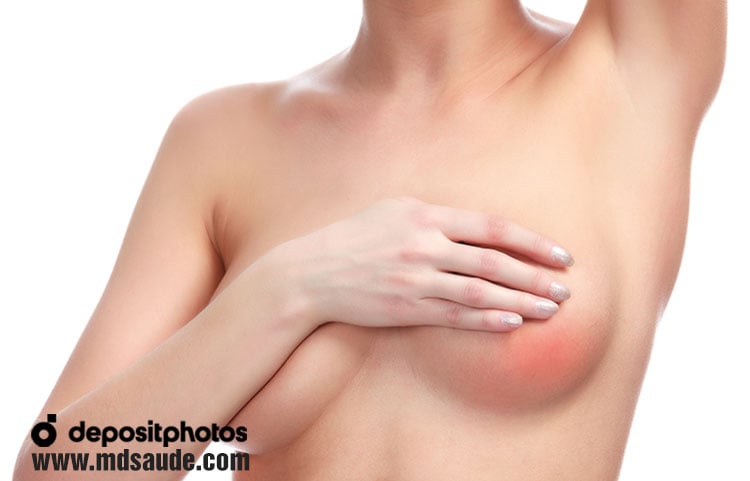
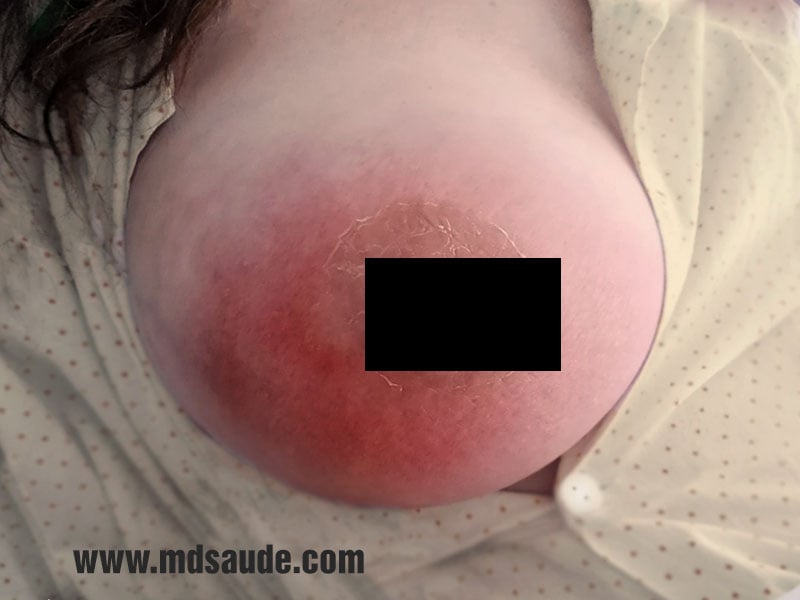
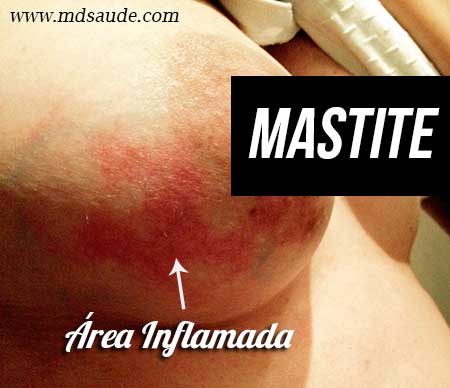
A mastite puerperal apresenta como principais sinais e sintomas o endurecimento em um ponto da mama (chamado popularmente de leite empedrado), vermelhidão local, dor, cansaço, calafrios e febre, geralmente acima de 38ºC.
Ao toque, a área da mama acometida costuma estar endurecida, com aumento de temperatura e dolorosa. A mastite da amamentação costuma acometer apenas um dos seios, sendo rara a infecção bilateral em simultâneo.
O quadro costuma começar de forma branda, primeiro com o endurecimento de uma região da mama, indicando estase do leite neste sítio. A partir daí, podem surgir dor e uma pequena vermelhidão local. O esvaziamento adequado da mama nesse momento é importante para evitar a progressão da inflamação. Se a estase do leite não for resolvida em 12 a 24 horas, pode haver infecção do local, surgindo, então, os sintomas de febre alta, calafrios e prostração.
Se não for tratada corretamente, a mastite da amamentação pode evoluir com a formação de abscessos, tornando-se um quadro grave com risco de sepse e necessidade de internação hospitalar. Aos primeiros sinais de inflamação da mama, procure o seu ginecologista ou o pediatra do seu filho para o tratamento adequado poder ser iniciado precocemente.
Fotos de mastite

Diagnóstico
Na maioria dos casos, o diagnóstico de mastite é simples e pode ser feito baseado apenas nas manifestações clínicas. Exames laboratoriais raramente são necessários.
Nos casos mais graves, porém, a cultura do leite materno pode ser útil para orientar a seleção de antibióticos, principalmente se o tratamento antibioterápico inicial não tiver sido eficaz.
Exames de imagem podem ser necessários se a mastite lactacional não apresentar sinais de melhora após cerca de 48 a 72 horas de antibióticos. O ultrassom é o método mais simples e eficaz para identificar a existência de um abscesso mamário.
Tratamento
Devido ao desconforto, à prostração e à dor, e também por acreditarem que o leite da mama inflamada está contaminado e fará mal ao bebê, muitas mulheres suspendem precocemente o aleitamento materno. Esse procedimento está errado! A suspensão do aleitamento favorece ainda mais o ingurgitamento da mama e a proliferação das bactérias. O esvaziamento mamário frequente é essencial para o sucesso do tratamento.
Em relação à segurança do bebê, não há com que se preocupar. O leite materno é muito rico em anticorpos e substâncias antibacterianas. Além disso, a acidez do estômago do bebê se encarrega de destruir as bactérias e toxinas que sejam ingeridas. Portanto, o aleitamento durante a mastite puerperal não só é permitido, como é plenamente indicado.
Se o bebê estiver inquieto durante a mamada no seio acometido, pode ser por alguma demora na descida do leite devido à obstrução. Não tome isso como um sinal de que o leite está fazendo mal ao bebê. Mantenha o aleitamento e drene o restante do leite com uma bomba, caso necessário, após o final da amamentação.
Nos casos mais brandos, apenas o esvaziamento correto da mama pode ser suficiente para o controle da mastite. Porém, quando há febre alta, mal-estar ou prostração, o uso de antibióticos costuma ser necessário. Os mais usados são as penicilinas e cefalosporinas, como dicloxacilina, cefalexina ou cefradina. O tratamento costuma ser prescrito por 7 a 14 dias, conforme a gravidade da infecção.
As classes de antibióticos sugeridas acima são consideradas seguras durante a amamentação, já que as quantidades eliminadas no leite são mínimas e não causam prejuízo ao bebê.
Após a resolução do quadro, é preciso rever as técnicas de aleitamento para minimizar as chances de um novo episódio de mastite.
O que fazer para aliviar a dor da mastite?
A dor da mastite pode ser controlada com analgésicos comuns, tipo paracetamol, ou anti-infamatórios, como o ibuprofeno. Ambos fármacos também atuam contra a febre e são seguros para o bebê.
Medidas que facilitam a drenagem do leite também ajudam a controlar a dor. Alguns exemplos são massagens nos locais mais endurecidos, compressas ou banhos quentes. O correto posicionamento do bebê e a pega do mamilo são importantes, não só para garantir a correta descida do leite, mas também para reduzir a dor na hora da mamada.
Prevenção
Quem já teve uma mastite puerperal tem maior risco de tê-la novamente. Algumas dicas ajudam a reduzir a chance de novo episódio:
- Deixe seu bebê esvaziar completamente um seio antes de trocar para o outro durante a mamada.
- Faça rodízio entre as mamas. Se o bebê mais cedo mamou na esquerda, na próxima mamada comece pela direita.
- Certifique-se de que seu bebê se encaixe corretamente durante as mamadas.
- Se houver sinais de leite empedrado, faça massagens, aplique compressa quente e garanta que o bebê consegue esvaziar esse seio.
- Se você fuma, pare.
Alguns estudos sugerem que, no caso das mulheres grávidas que tiveram mastite lactacional no puerpério anterior, a administração do probiótico Lactobacillus ao final da gravidez pode reduzir a probabilidade de mastite com o novo bebê.
Mastite não relacionada à amamentação
As formas de mastite não lactacional incluem mastite periductal, mastite granulomatosa idiopática e mastite tuberculosa.
Mastite periductal
A mastite periductal é uma condição inflamatória dos dutos subareolares, os pequenos dutos localizados abaixo do mamilo e da aréola; a causa da mastite periductal é desconhecida. Ela afeta principalmente jovens mulheres, mas também pode ocorrer em homens. É a forma mais comum de mastite não lactacional.
A maioria dos pacientes com mastite periductal é fumante. Acredita-se que o fumo cause danos aos dutos subareolares, levando à necrose do tecido e subsequente infecção.
Sintomas
A mastite periductal apresenta-se geralmente com inflamação ao redor da aréola. Essa inflamação pode se transformar em uma infecção, levando à lesão do ducto e subsequente ruptura com formação de abscesso.
Os abscessos geralmente se formam e drenam espontaneamente na borda da aréola. Podem ocorrer abscessos recorrentes e uma fístula de drenagem (ou seja, comunicação entre um ducto infectado e a pele).
Diagnóstico
O diagnóstico de mastite periductal é essencialmente clínico baseado na aparência. Ultrassonografias são tipicamente realizadas para descartar abscesso, se houver uma massa ao redor da aréola ou se os sinais de infecção não regredirem em poucos dias.
Em casos de secreção purulenta do mamilo, a análise da secreção e a cultura devem ser obtidas. As bactérias mais identificadas nos casos de mastite periductal são estafilococos, enterococos, estreptococos anaeróbicos, Bacteroides e Proteus.
Tratamento
A mastite periductal pode ser um problema crônico. Cerca de metade dos casos é resolvida com terapia antibiótica juntamente com aspiração por agulha ou incisão e drenagem do abscesso, caso este esteja presente.
As melhores opções de antibioticoterapia empírica para mastite periductal são:
- Amoxicilina-clavulanato 875 mg por via oral a cada 12 horas.
- Dicloxacilina 500 mg por via oral quatro vezes ao dia.
- Cefalexina 500 mg por via oral quatro vezes ao dia (com metronidazol 500 mg por via oral três vezes ao dia, se houver suspeita de infecção por bactérias anaeróbicas).
- Trimetoprim-sulfametoxazol 800/160 mg duas vezes ao dia.
- Doxiciclina 100 mg por via oral duas vezes ao dia.
A duração ideal da terapia não é certa; um curso de 5 a 7 dias pode ser usado se a resposta à terapia for rápida e completa; se necessário, a duração pode ser estendida para 10 a 14 dias.
Os pacientes com episódios repetidos de infecção periareolar podem precisar de tratamento cirúrgico para excisão dos dutos doentes.
Mastite granulomatosa idiopática
A mastite granulomatosa idiopática (MGI) é uma doença inflamatória rara e benigna das mamas, de causa desconhecida, geralmente unilateral.
A MGI ocorre mais comumente em mulheres jovens que tiveram filhos nos últimos 5 anos, mas também pode ocorrer em mulheres que nunca engravidaram e em homens. Alguns casos estão relacionados à infecção pelas espécies da bactéria Corynebacterium, especialmente a Corynebacterium kroppenstedtii.
As manifestações clínicas da mastite granulomatosa idiopática podem variar desde um único nódulo mamário inflamatório doloroso até múltiplos nódulos simultâneos com abscessos e/ou inflamação da pele e ulceração. Esses achados podem vir acompanhados de retração do mamilo, formação de cavidades, alterações da pele do tipo “casca de laranja” e aumento dos linfonodos axilares.
As mulheres com MGI podem desenvolver repetidos abscessos ao longo de semanas a meses.
Em geral, não é necessário nenhum tratamento específico para a MGI, especialmente em pacientes com lesões pequenas (< 5 cm), unilaterais, sem formação de seio ou abscesso. Ela é frequentemente uma condição inflamatória autolimitada que frequentemente se resolve lentamente; a resolução completa pode levar de 5 a 20 meses.
Mastite tuberculosa
A mastite tuberculosa é uma entidade rara, mesmo em países com alta incidência de tuberculose pulmonar. Ela afeta mais comumente mulheres em idade reprodutiva, incluindo as que estão amamentando; casos em homens são extremamente raros.
O achado clínico mais comum é um nódulo mamário solitário. O nódulo é tipicamente doloroso, mal definido e irregular. O envolvimento do mamilo e da aréola é incomum.
O diagnóstico costuma ser feito através da biópsia dos nódulos. O tratamento é habitualmente o mesmo da tuberculose (isoniazida, rifampicina, pirazinamida e etambutol por dois meses, seguido de mais quatro meses de isoniazida e rifampicina).
Referências
- Lactational mastitis and breast abscess – Australian Family Physician.
- Lactational mastitis – UpToDate.
- Nonlactational mastitis in adults – UpToDate.
- Ferri FF. Mastitis. In: Ferri’s Clinical Advisor 2018. Philadelphia, Pa.: Elsevier; 2018.
- Mastitis: Causes and Management – World Health Organization.
- Management of Mastitis in Breastfeeding Women – American Family Physician.
- Prevention of Infectious Mastitis by Oral Administration of Lactobacillus salivarius PS2 During Late Pregnancy – Clinical infectious diseases.
- Imagens: MD.Saúde e Depositphotos.
Autor(es)




