¿Qué es la faringitis estreptocócica?
El dolor de garganta es un síntoma muy incómodo que suele presentarse tanto en adultos como en niños.
En general, el dolor de garganta es causado por una inflamación de las amígdalas o de la faringe, que llamamos amigdalitis y faringitis, respectivamente. Cuando ambas están inflamadas, situación muy común, decimos que el paciente tiene una faringoamigdalitis.
En la mayoría de los casos, el dolor de garganta proviene de una infección. Faringitis y amigdalitis virales son las causas más comunes de dolor de garganta, pero las infecciones bacterianas también son fuentes comunes de la inflamación en la garganta.
Entre las bacterias que causan faringitis o amigdalitis, el Streptococcus pyogenes (estreptococos del grupo A) es lo que merece más destaque, no solo por ser la forma más común de faringoamigdalitis bacteriana, sino también porque es la forma de infección en la garganta que causa más complicaciones. El Streptococcus pyogenes es responsable de aproximadamente el 30 % de los casos de faringitis en niños y del 10 % en adultos.
En este artículo vamos a hablar, específicamente, de amigdalitis y faringitis causadas por la bacteria Streptococcus pyogenes. Vamos a abordar los síntomas, las formas de transmisión, los métodos de diagnóstico, las posibles complicaciones y opciones de tratamiento.
Si estás buscando informaciones más completas sobre las causas del dolor de garganta, incluyendo la faringitis de origen viral o de origen no infeccioso, accede al siguiente artículo: Dolor de garganta: síntomas, causas y tratamiento.
Streptococcus pyogenes – Estreptococos del grupo A
La bacteria del género Streptococcus tiene varias especies distintas, muchas de ellas capaces de causar infecciones en seres humanos. Como ejemplos, el Streptococcus pneumoniae es la causa más común de neumonía bacteriana, el Streptococcus agalactiae puede causar infecciones graves en recién nacidos y el Streptococcus viridans es una causa frecuente de endocarditis (infección de la válvula cardíaca).
El Streptococcus pyogenes también es conocido como estreptococos beta-hemolítico del grupo A. Esta especie de Streptococcus es la causa más común de dolor de garganta de origen bacteriano. Si un paciente tiene una inflamación de la garganta causada por una bacteria, la posibilidad de tratarse de la bacteria Streptococcus pyogenes es demasiado grande.
Pero el Streptococcus pyogenes no causa sólo faringitis y amigdalitis, sino también puede ser responsable de otras infecciones como el impétigo, erisipela y psoriasis guttata, una forma rara de psoriasis. En este artículo, sin embargo, centrémonos solamente en faringitis y sus complicaciones.
Transmisión
La bacteria Streptococcus pyogenes es altamente contagiosa y puede transmitirse a través de tos, estornudo, gotitas de saliva emitidas durante las conversaciones o por compartir cubiertos o vasos. Manos contaminadas por secreciones respiratorias son también un vehículo importante de transmisión del estreptococo del grupo A.
Generalmente, los niños entre 3 y 14 años son el grupo con mayor riesgo de contaminación. Sin embargo, no todas las personas que se contaminan con Streptococcus pyogenes desarrollarán inflamación en la garganta. Frecuentemente, adultos entran en contacto con las bacterias y no desarrollan enfermedad.
También hay casos de pacientes que entran en contacto con el Streptococcus pyogenes, no desarrollan síntomas, pero se convierten en portadores de la bacteria en la orofaringe. En la temporada de invierno, durante la cual las personas quedan más tiempo reunidas en locales cerrados, alrededor del 20 % de los niños en edad escolar se convierten en portadores asintomáticos de estreptococo del grupo A en la orofaringe.
Estos portadores asintomáticos pueden permanecer con las bacterias durante varios meses sin ningún problema. En muchos de estos portadores, la bacteria solamente se convierte activa cuando el paciente desarrolla una infección respiratoria viral. En estos casos, es muy difícil hacer la distinción entre una faringitis viral pura o una faringitis bacteriana oportunista, que aprovechó una inflamación causada por un virus para convertirse en activa.
Estos portadores generalmente no son fuente de transmisión de la bacteria mientras están asintomáticos. Sin embargo, si en cualquier momento la bacteria se activa y causa infección en la garganta, el riesgo de contagio se vuelve real.
Síntomas
El período de incubación del Streptococcus pyogenes, es decir, el intervalo de tiempo entre la contaminación y la aparición de los primeros síntomas, es de 24 a 72 horas, pero puede ser tan largo como dos semanas, en algunos casos.
Los principales síntomas de la faringitis y/o amigdalitis estreptocócica son dolor de garganta, fiebre, dolor de cabeza, enrojecimiento de la faringe y de las amígdalas. Estos síntomas, sin embargo, no ayudan mucho en el diagnóstico, ya que son comunes a casi todos los tipos de faringitis, sobre todo a las faringoamigdalitis de origen viral.
En realidad, no siempre es fácil distinguir una faringitis estreptocócica de una faringitis de origen viral, pero algunos hallazgos en el examen físico pueden ayudar. Por ejemplo, los siguientes signos hablan mucho en favor de la faringitis por S. pyogenes:
- Amígdalas inflamadas y con pus (presencia de placas o manchas blancas en las amígdalas o faringe)
- Faringe inflamada y con puntos de pus.
- Ganglios linfáticos aumentados y dolorosos en la región anterior del cuello, justo debajo de la mandíbula.
- Presencia de petequias en el paladar (varios puntos rojos en el paladar).
- Inflamación y edema de la úvula (también conocida como campana, campanilla, gallillo o galillo).
- Inicio abrupto y desarrollo rápido de los síntomas.
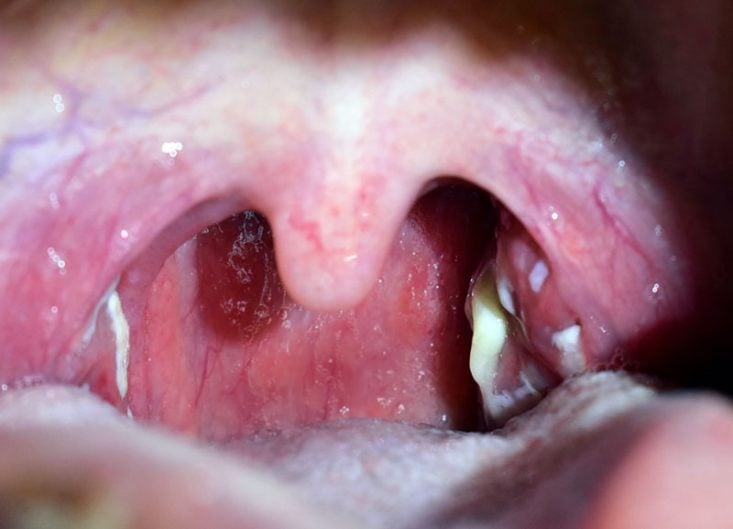
Por otro lado, la presencia de síntomas característicos de la infección viral, tales como estornudos, tos, rinorrea, ronquera, conjuntivitis, diarrea o úlceras en la boca, direccionan el diagnóstico a una faringoamigdalitis viral, como una gripe o resfriado.
Sin embargo, como se mencionó anteriormente, es muy posible que un paciente desarrolle una faringitis bacteriana en medio de una infección respiratoria viral, lo que hace la distinción entre las inflamaciones de la garganta de origen viral y bacteriano muy difícil.
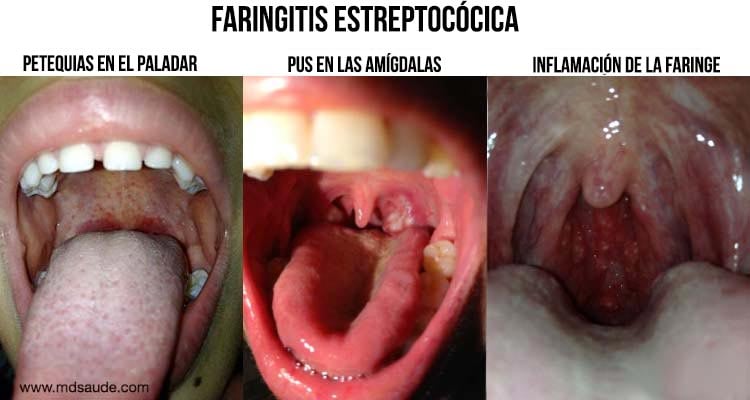
Los signos más específicos de faringitis/amigdalitis bacteriana son las petequias en el paladar y la presencia de pus en la faringe o las amígdalas. Sin embargo, ninguno de ellos nos permite afirmar con el 100 % de certeza que estamos ante una faringitis bacteriana, ya que un 5 a 10 % de las inflamaciones de la garganta de origen no bacteriano pueden presentar estos signos.
Por ello, en menos del 50 % de los casos de inflamación de la garganta hay un conjunto de signos y síntomas lo suficientemente específicos como para permitir que el médico cierre el diagnóstico de faringitis estreptocócica solamente con el examen físico.
En la mayoría de los casos, la certeza diagnóstica solamente es lograda a través de pruebas adicionales, como la prueba rápida o el cultivo de material de faringe, señalando la presencia de Streptococcus pyogenes en la orofaringe, como vamos a ver más adelante.
El cuadro de faringe estreptocócica generalmente tiene una duración limitada. Por regla general, el dolor de garganta desaparece dentro de 5 días, inclusive sin tratamiento con antibióticos. Aun así, el tratamiento con antibióticos está indicado, especialmente en niños, porque reduce el tiempo de la enfermedad, alivia los síntomas y, más importante, reduce el riesgo de complicaciones.
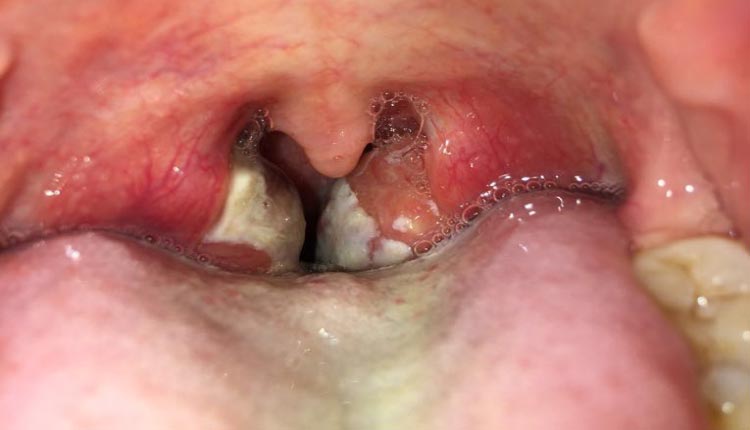
Complicaciones
El gran problema de la faringitis estreptocócica no es la inflamación de la garganta, sino más bien el riesgo de complicaciones. Los niños son las principales víctimas de estas complicaciones, y son el grupo que más necesita de tratamiento con antibióticos para su prevención.
Algunas complicaciones son graves, inclusive mortales, como en el caso de síndrome de shock tóxico por estreptococo. Otros pueden causar lesiones en órganos internos, como en los riñones, en el caso de la glomerulonefritis post-estreptocócica, o en el corazón en la fiebre reumática. También hay situaciones más simples, como la escarlatina, que es una erupción cutánea que suele ser benigna y de fácil tratamiento.
Entre las posibles complicaciones de faringoamigdalitis estreptocócica, podemos destacar:
- Fiebre reumática.
- Glomerulonefritis post-estreptocócica.
- Escarlatina.
- Trastornos neuropsiquiátricos autoinmune pediátricos asociados con infección por el estreptococo del grupo A (PANDAS).
- Síndrome del shock tóxico por estreptococo.
- Absceso en las amígdalas.
- Otitis media.
- Sinusitis bacteriana.
- Meningitis o absceso cerebral.
Es importante señalar que la mayor parte de los casos de faringoamigdalitis estreptocócica no cursan con complicaciones. Sin embargo, como algunos de estos problemas son graves, el uso de antibióticos se indica como una forma de prevención, principalmente en niños.
Diagnóstico
Identificar correctamente si una faringitis es de origen bacteriano, viral o no infeccioso es importante a la hora de diseñar estrategias encaminadas a prevenir complicaciones y frenar la propagación de la infección a otras personas, además de minimizar el uso innecesario de antibióticos en niños y adolescentes que presentan inflamación de origen no bacteriano, que representa la mayoría de los casos.
Actualmente, la forma más utilizada para detectar una faringitis estreptocócica es a través de la prueba de detección rápida del estreptococo del grupo A. Se hace este examen con un hisopo que se utiliza para recoger el material de las amígdalas. Este examen puede detectar la presencia de Streptococcus pyogenes en la orofaringe y se obtiene el resultado en pocos minutos. Si la prueba es positiva, el paciente debe ser tratado con antibióticos apropiados.

Si la prueba es negativa, pero la sospecha de faringitis estreptocócica es demasiado fuerte, puede enviarse el material recolectado para cultivo, que es un método más fiable que la prueba rápida. La desventaja del cultivo es que el resultado solo queda disponible después de 48 horas.
Tratamiento
El objetivo del tratamiento con antibióticos tiene como objetivo la eliminación de estreptococos del grupo A de la orofaringe. La eliminación de la bacteria trae los siguientes beneficios:
- Reducción de la duración y severidad de los signos y síntomas.
- Reducción de la incidencia de complicaciones.
- Reducción del riesgo de transmisión da bacteria para otras personas.
Con solamente 12 a 24 horas después del inicio del tratamiento antibiótico, la mayoría de los pacientes ya no es capaz de transmitir la bacteria a otras personas. Esto significa que el niño puede regresar a la escuela un día después del inicio del tratamiento, si sentirse bien. En relación con los síntomas, se siente la mejora en 24 a 48 horas después del inicio del antibiótico.
Los antibióticos derivados de penicilina deben ser siempre la primera opción de tratamiento, porque son los más efectivos. Los esquemas más adecuados son:
- Penicilina benzatina por vía intramuscular en dosis única de 600.000 U para los pacientes con menos de 27 kilos o 1.200.000 U para los que tienen más de 27 kilos.
- Penicilina V por vía oral en dosis de 250 mg, 2 o 3 de veces al día para niños o 500 mg 2 veces al día para los adultos. El tratamiento debe tener una duración de 10 días.
- Amoxicilina por vía oral en dosis de 25 mg/kg (dosis máxima de 500 mg por dosis) 2 veces al día. El tratamiento debe tener una duración de 10 días.
Entre las tres opciones anteriores, la mejor de todas es la penicilina benzatina, ya que es la administración más simple y más eficaz en la prevención de las complicaciones de la fiebre reumática en niños.
La amoxicilina puede administrarse con o sin ácido clavulánico, dependiendo del perfil de resistencia del estreptococo en la comunidad que vive el paciente.
Para pacientes con alergia a la penicilina, las mejores opciones de tratamiento son:
- Cefalexina por vía oral en la dosis de 20 mg/kg (dosis máxima de 500 mg por dosis) 2 veces al día. El tratamiento debe tener una duración de 10 días.
- Azitromicina por vía oral en dosis de 12 mg/kg (dosis máxima de 500 mg por dosis) 1 vez al día. El tratamiento debe tener una duración de 5 días.
- Claritromicina por vía oral en dosis de 7.5 mg/kg (dosis máxima de 250 mg por dosis) 2 veces al día. El tratamiento debe tener una duración de 10 días.
La mayoría de las personas mejora en 48 horas, pero es esencial que se mantenga el tratamiento hasta el final, inclusive si el paciente esté totalmente asintomático. La interrupción del antibiótico antes del final aumenta el riesgo de aparición de complicaciones. Como la penicilina benzatina es el único tratamiento con dosis única, es la opción con la más alta tasa de éxito y adhesión.
Además de los antibióticos, el paciente también puede tratarse con antiinflamatorios o analgésicos, teniendo como objetivo el control de los síntomas mientras que los antibióticos no funcionan.
Referencias
- Acute Pharyngitis in Adults – Centers for Disease Control and Prevention (CDC).
- Guideline for the management of acute sore throat – European Society of Clinical Microbiology and Infectious Diseases.
- Management of Acute Pharyngitis in Adults – JAMA.
- Guideline for the management of acute sore throat: ESCMID Sore Throat Guideline Group – Clinical Microbiology and Infection.
- Group A streptococcal infections – American Academy of Pediatrics (AAP): Red Book.
- Sore throat (acute): antimicrobial prescribing – The National Institute for Health and Care Excellence (NICE).
- Evaluation of acute pharyngitis in adults – UpToDate.
- Treatment and prevention of streptococcal pharyngitis – UpToDate.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.