¿Qué es el síndrome de Guillain-Barré?
El síndrome de Guillain-Barré (SGB) es una enfermedad neurológica de origen autoinmune capaz de provocar debilidad muscular generalizada, que en los casos más graves puede llegar incluso a paralizar los músculos respiratorios, impidiendo al paciente respirar. El síndrome surge debido a la producción inadecuada de anticuerpos contra la vaina de mielina, sustancia que recubre y protege los nervios periféricos.
Consideramos el síndrome de Guillain-Barré como una polirradiculopatía desmielinizante inflamatoria. Traduciremos esta palabrota en los siguientes párrafos.
Funcionamiento básico del sistema nervioso
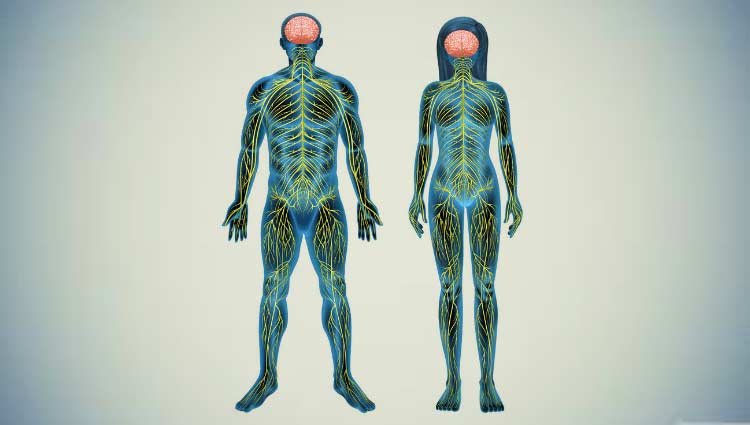
Para entender el SGB es necesario conocer un poco sobre nuestro sistema nervioso central y periférico. Vamos a explicarlo muy sencillamente.
Todos nuestros estímulos sensoriales, tales como dolor, sensación de temperatura, tacto y sensación de presión, son recogidos por los nervios periféricos de la piel y llevados al cerebro, donde son interpretados correctamente. Solamente conseguimos saber que una superficie está caliente porque los nervios periféricos son capaces de sentir la temperatura, llevando esta información en forma de señales eléctricas a través de los nervios a la médula espinal y después al cerebro.
El mismo proceso ocurre con los estímulos motores, solo que en dirección opuesta. Cuando movemos la mano, el cerebro debe ejecutar, primero, una orden que va hasta la médula espinal y de esta al nervio periférico que inerva los grupos musculares que controlan la mano.
Por lo tanto, los estímulos sensoriales y los estímulos motores son señales eléctricas que viajan a través de nuestro sistema nervioso en direcciones opuestas, pasando por los nervios periféricos, médula espinal y cerebro. Si el paciente tiene alguna lesión en uno de estos 3 puntos del sistema nervioso, las señales eléctricas sufrirán una interrupción y el paciente puede presentar parálisis motoras o pérdida de sensibilidad.
En el síndrome de Guillain-Barré la lesión ocurre en los nervios periféricos motores que parten de la médula espinal y van hacia los músculos, siendo responsables de llevar los comandos cerebrales para la contracción del músculo. En pacientes con el síndrome de Guillain-Barré, el cerebro ejecuta una orden para los músculos, pero ella no llega hasta ellos, haciendo que el paciente sea incapaz de mover determinados grupos musculares.
El término radiculopatía significa enfermedad de los nervios que parten de la médula espinal. Como en el síndrome de Guillain-Barré más de un nervio es afectado al mismo tiempo, lo consideran una polirradiculopatia.
¿Cuál es la causa del síndrome de Guillain-Barré?
Como ya explicado, los nervios llevan y traen las informaciones del cerebro mediante impulsos eléctricos. Así como en los cables eléctricos revestidos, los nervios también son revestidos por una sustancia aislante llamada vaina de mielina.
En el síndrome de Guillain-Barré, nuestro sistema inmunitario produce por error anticuerpos contra la vaina de mielina de los nervios periféricos, como si esta fuese un virus o una bacteria invasora.
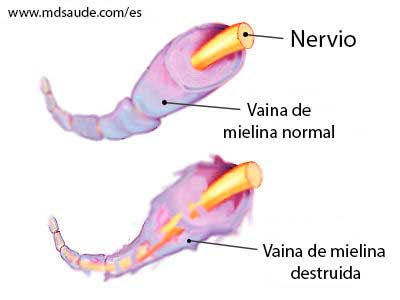
El ataque de los autoanticuerpos crea un intenso proceso inflamatorio y lleva a la destrucción de la vaina de mielina (desmielinización del nervio), bloqueando el paso de los estímulos nerviosos.
Los nervios afectados por el síndrome de Guillain-Barré son básicamente los motores, sin la implicación de los nervios sensoriales. Así hay parálisis muscular con poca o ninguna disminución de la sensibilidad.
Por lo tanto, con el conocimiento adquirido hasta ahora, ya podemos entender por qué el síndrome de Guillain-Barré es una polirradiculopatía desmielinizante inflamatoria.
¿Por qué surgen estos autoanticuerpos?
Algunos microorganismos, como virus o bacterias, pueden poseer proteínas similares a las presentes en la vaina de mielina, provocando confusión en algunos anticuerpos. Si por casualidad el sistema inmune crear anticuerpos exactamente contra estas proteínas, los mismos pasarán a atacar no sólo al virus invasor, sino también a la vaina de mielina, porque para los anticuerpos ambos son lo mismo.
Hasta dos tercios de los pacientes con síndrome de Guillain-Barré refieren un cuadro de infección respiratoria o gastrointestinal (generalmente en forma de diarrea) semanas antes de la aparición del síndrome. La infección más comúnmente asociada con el SGB es por el Campylobacter jejuni, una bacteria que causa la gastroenteritis.
Otros eventos que pueden asociarse con la aparición del síndrome de Guillain-Barré son:
- Infección por el VIH.
- Vacunación reciente.
- Traumas.
- Cirugías.
- Linfomas.
- Lupus.
Es bueno señalar, sin embargo, que en la mayoría de los casos no podemos averiguar un hecho desencadenante para el síndrome de Guillain-Barré.
¿Pueden las vacunas causar Guillain-Barré?
El concepto de que el síndrome de Guillain-Barré puede ser desencadenado por algunas vacunas es ampliamente aceptado, sin embargo, esta relación es generalmente sobrevalorada. El riesgo de desarrollar síndrome de Guillain-Barré después de una vacunación es muy bajo.
Como ejemplo, un estudio realizado en el Reino Unido entre 1992 y 2000 con 1,8 millones de personas se identificó solamente 7 casos de Guillain-Barré presentados dentro de un intervalo de 45 días después de la vacunación.
También es importante tener en cuenta que no hubo ningún incremento en la incidencia de casos de Guillain-Barré después de la introducción de la vacunación anual contra la gripe ni con la vacunación masiva contra el covid-19.
Por lo tanto, los beneficios de la vacunación (cualquiera) superan muchísimo el riesgo de desarrollar el síndrome de Guillain-Barré.
En el caso concreto de las vacunas Covid-19, solamente la vacuna de Janssen parece estar relacionada con un mayor riesgo de Guillain-Barré. Por el contrario, y ya confirmado por varios estudios, no existe un mayor riesgo de Guillain-Barré con las vacunas de ARNm de Pfizer o Moderna.
Para los pacientes que ya han tenido SGB, se recomienda esperar al menos un año para administrar cualquier vacuna.
Síntomas
El síntoma principal del síndrome de Guillain-Barré es la debilidad muscular, que generalmente comienza en las piernas y tiene progresión ascendente. En cuestión de unas horas, a veces unos días, la enfermedad comienza a subir y a involucrar a otros grupos musculares, hacia los brazos, tronco y cara.
El síndrome de Guillain-Barré puede tener diferentes grados de agresividad, provocando solamente una suave debilidad muscular en algunos pacientes o casos de parálisis total de los 4 miembros en otros.
El principal riesgo de esta enfermedad es en los casos donde hay acometimiento de los músculos respiratorios y de la cara, causando dificultad para respirar, tragar y mantener la vía aérea abierta. Hasta el 30% de pacientes con SGB necesitan estar conectados a un ventilador mecánico (respirador artificial).
Alrededor del 70% de los pacientes también presentan otros síntomas además de la debilidad/parálisis muscular, tales como taquicardia (corazón acelerado), hipertensión o hipotensión arterial, pérdida de la capacidad de sudar, arritmias cardíacas, retención urinaria o estreñimiento. Dolor en los miembros debilitados es común y ocurre probablemente por la inflamación de los nervios.
En general, el síndrome de Guillain-Barré progresa durante dos semanas, permanece estable durante dos más y entonces empieza a retroceder, un proceso que puede durar varias semanas (o meses) hasta la recuperación completa. En algunos pacientes, el SGB progresa tan lentamente que la enfermedad comienza a ceder incluso antes de llegar a la parte superior del cuerpo. Estos son los casos de mejor pronóstico y menor riesgo de secuelas.
Como la vaina de mielina de los nervios periféricos tiene la capacidad de regenerarse, la gran mayoría de los pacientes puede recuperar todos (o casi todos) los movimientos. Después de 1 año de enfermedad, el 60% de los pacientes presentan recuperación completa de la fuerza muscular y 85% se recuperan lo suficiente como para caminar sin ayuda, manteniendo una vida prácticamente normal. Las secuelas generalmente solo ocurren en los casos más graves.
La mortalidad del SGB es de un 5%, y aproximadamente el 10% de los pacientes son incapaces de volver a caminar sin ayuda.
Los criterios que se asocian a un mayor riesgo de secuelas son:
- Edad avanzada del paciente.
- Rápida evolución para los miembros superiores, generalmente inferior a 7 días.
- Presencia de parálisis muscular ya en el momento de la primera evaluación médica.
- Necesidad de ventilación mecánica.
- Guillain-Barré que surge días después de una diarrea.
Diagnóstico
Se debe sospechar del diagnóstico del síndrome de Guillain-Barré en cualquier paciente con un cuadro progresivo de debilidad motora, con poca o ninguna deficiencia de sensibilidad.
Las dos pruebas adicionales que ayudan en el diagnóstico son la punción lumbar para evaluación del líquido cefalorraquídeo y la electromiografía, un examen que evalúa la respuesta del músculo ante estímulos eléctricos.
En los últimos años algunos anticuerpos contra proteínas presentes en los nervios han sido descubiertos. Los anticuerpos que pueden ser investigados en la sangre son: anti-GQ1b, GM1, GD1a, GalNac-GD1a, GD1, GT1a, GD1b.
Tratamiento
Todos los pacientes diagnosticados con el síndrome de Guillain-Barré deben ser internados para observación, inclusive con enfermedad leve, puesto que el acometimiento de los músculos respiratorios puede ocurrir rápidamente.
El tratamiento se basa en dos terapéuticas:
- Plasmaféresis: una especie de diálisis donde se pueden filtrar los autoanticuerpos que atacan a la vaina de mielina.
- Inmunoglobulinas: inyección de anticuerpos contra los autoanticuerpos que atacan a la vaina de mielina.
Los dos tratamientos son igualmente efectivos y deben ser iniciados dentro de las primeras cuatro semanas de la enfermedad para que se logre más efecto. El tratamiento acelera la recuperación y reduce los riesgos de secuelas.
Anteriormente se usaba corticoides, pero estos fueron abandonados en virtud de la ausencia de beneficios en los trabajos científicos realizados. Hoy en día, por lo tanto, los corticoides no están indicados en el tratamiento del síndrome de Guillain-Barré.
Quien ya haya tenido una vez el síndrome de Guillain-Barré puede tenerlo otra vez, pero las recurrencias son infrecuentes, afectando solamente el 5% de los pacientes.
Referencias
- Guillain-Barré syndrome – New England Journal of Medicine.
- Guillain-Barré syndrome – The Lancet.
- Guillain-Barré Syndrome – Medscape.
- Guillain-Barré Syndrome Fact Sheet – National Institute of Neurological Disorders and Stroke.
- Guillain-Barré syndrome in adults: Clinical features and diagnosis – UpToDate.
- Guillain-Barré syndrome in adults: Treatment and prognosis – UpToDate.
- Guillain-Barré syndrome: Pathogenesis – UpToDate.
- Reports of Guillain-Barré Syndrome After COVID-19 Vaccination in the United States – JAMA.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.