¿Qué es la esteatosis hepática?
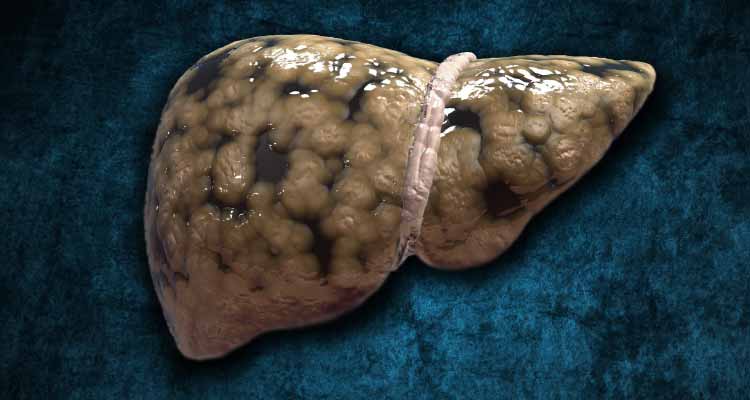
La esteatosis hepática, también conocida como hígado graso, es una condición que, como el propio nombre dice, ocurre por una acumulación de grasa en el hígado.
El término hepático es de origen griego y significa hígado. Esteato es el término que indica relación con grasa. Por lo tanto, esteatosis hepática significa literalmente hígado graso.
La esteatosis hepática es la enfermedad hepática crónica más común en el mundo y afecta a alrededor del 25 al 35% de la población. Entre los pacientes obesos, la prevalencia llega al 80% y entre los grandes bebedores de alcohol, la tasa se acerca al 100%.
Tener hígado graso es normal. Tener demasiada grasa es el problema. Hasta el 5% del peso del hígado se compone de diferentes tipos de grasas, incluidos los triglicéridos, los ácidos grasos y el colesterol. Cuando el porcentaje supera el 5%, estamos ante un hígado esteatósico, es decir, un hígado con un contenido graso superior al deseable.
Hace algunas décadas pensábamos que la acumulación de grasa en el hígado era causada solamente por el consumo exagerado de bebidas alcohólicas, y que la presencia de la esteatosis hepática era necesariamente algo perjudicial a la salud. Actualmente sabemos que el hígado graso es muy común y puede ser causada por diversas otras condiciones que no la ingesta crónica de alcohol (vamos a hablar de las causas más adelante).
Una esteatosis hepática leve (esteatosis hepática grado 1) normalmente no causa síntomas ni complicaciones. La acumulación de grasa en el hígado es pequeña y no causa inflamación.
¿Qué es la esteatohepatitis?
A diferencia de la esteatosis leve, la enfermedad del hígado graso de moderada a grave puede causar inflamación y daño hepático. Cuanto mayor y más prolongada sea la acumulación de grasa, mayor será el riesgo de daño hepático.
Cuando hay un exceso crónico de grasa, las células del hígado pueden inflamarse y dañarse. Esta condición se llama esteatohepatitis o hepatitis grasa. La esteatohepatitis es una condición mucho más preocupante que la esteatosis hepática, ya que alrededor del 20% de los pacientes con esta condición progresan a cirrosis hepática.
Por lo tanto, la esteatosis hepática es una etapa más temprana en el desarrollo de la esteatohepatitis que, como su nombre lo indica, es una hepatitis provocada por el exceso de grasa.
Cabe señalar aquí que no todos los pacientes con esteatosis hepática progresarán a esteatohepatitis. De hecho, la mayoría no lo hace, ni siquiera en los casos más graves.
La principal causa de la esteatohepatitis es el consumo de bebidas alcohólicas. En general, dividimos los casos entre esteatohepatitis alcohólica y esteatohepatitis no alcohólica. La hepatitis alcohólica y los efectos nocivos del alcohol ya han sido abordados en otros textos (lea: Daños del consumo de alcohol y alcoholismo).
En resumen: la esteatosis hepática es una enfermedad generalmente benigna, pero puede, en ciertos casos, progresar a esteatohepatitis, una forma de hepatitis causada por el depósito de grasa en el hígado. La esteatohepatitis es una forma de acumulación de grasa más grave que la esteatosis hepática, ya que puede provocar, a largo plazo, la destrucción del tejido hepático, la cicatrización del hígado y el desarrollo de cirrosis.
La ilustración a continuación demuestra las diferencias entre un hígado con poca acumulación de grasa y un hígado esteatósico. Repara en el tamaño y en la coloración amarillenta del hígado grasiento.

Causas
No se sabe exactamente por qué algunos individuos desarrollan esteatosis hepática, pero algunas enfermedades están nítidamente relacionadas con este hecho. Podemos citar:
- Obesidad: más de un 70% de los pacientes con esteatosis hepática es obeso. Cuanto mayor es el sobrepeso, mayor es el riesgo.
- Diabetes Mellitus: así como la obesidad, la diabetes tipo 2 y la resistencia a la insulina también están íntimamente relacionadas a la acumulación de grasa en el hígado.
- Colesterol alto: principalmente niveles altos de triglicéridos.
- Fármacos: varios medicamentos pueden favorecer la esteatosis, entre los más conocidos están: corticoides, estrógeno, amiodarona, antirretrovirales, Diltiazem y Tamoxifeno. El contacto con algunos tipos de pesticidas también está relacionado al desarrollo de esteatosis hepática.
- Desnutrición o pérdida rápida de gran cantidad de peso.
- Cirugías abdominales: especialmente “bypass gástrico”, eliminación de partes de la cirugía del intestino e incluso para la extracción de la vesícula.
- Embarazo.
No es preciso haber alguna de las condiciones citadas arriba para haber esteatosis hepática. Personas flacas, saludables y con baja ingestión de alcohol también pueden presentarla, a pesar de este hecho ser menos común.
La esteatosis hepática es más común en el sexo femenino, probablemente por acción del estrógeno
Consumo de alcohol
El consumo frecuente de bebidas alcohólicas es la principal causa de esteatosis y esteatohepatitis. Se estima que se necesitan unos 40 gramos de alcohol al día (3-4 vasos de cerveza o 3-4 vasos de vino) durante al menos 10 años para que el paciente tenga un alto riesgo de desarrollar esteatohepatitis alcohólica. No sabemos, sin embargo, cuál es la cantidad mínima de consumo de alcohol que es 100% segura.
Síntomas
La esteatosis hepática no causa síntomas. Normalmente, el diagnóstico es hecho accidentalmente a través de exámenes de imagen, como ultrasonografías o tomografías computadorizadas solicitadas por otros motivos.
Algunos pacientes con hígado graso se quejan de fatiga y sensación de peso en el cuadrante superior derecho del abdomen. No hay evidencias, sin embargo, que estos síntomas estén relacionados a la acumulación de grasa en el hígado. Existen pacientes con grados avanzados de esteatosis que no presentan níngún síntoma.
El agrandamiento del hígado, llamado hepatomegalia, puede detectarse mediante un examen físico en pacientes con esteatosis más avanzada o esteatohepatitis. En estos casos de hígado grande, el paciente puede tener dolor y incomodidad en la región del hígado.
Lo que diferencia la acumulación de grasa benigna de la esteatosis hepática de la acumulación de grasa prejudicial de la esteatohepatitis es la presencia de inflamación en el hígado. Ambos cuadros no suelen causar síntomas. Clínicamente es imposible distinguirlos.
Diagnóstico
Como ya se mencionó, el diagnóstico de la esteatosis hepática generalmente se realiza a través de un examen de imagen. Sin embargo, no siempre es posible diferenciar los casos de esteatosis, especialmente en estadios avanzados, de la esteatohepatitis. En la ecografía, por ejemplo, se consigue ver bien la grasa, pero no posee sensibilidad suficiente para descartar o confirmar la presencia de inflamación en el hígado.
Las pruebas de imagen también no pueden distinguir la esteato- hepatitis de otras causas de hepatitis. Por lo tanto, la historia clínica, el examen físico y las pruebas de laboratorio son indispensables para la evaluación del paciente. Una buena evaluación médica puede identificar la causa del daño hepático. Se requieren serologías de hepatitis A, B y C para descartar la presencia de hepatitis viral.
Los análisis de laboratorio sirven para evaluar el grado de lesión del hígado a través de las llamadas enzimas hepáticas o transaminasas (GOT y GPT) y de otros marcadores de enfermedad del hígado, como la gama GT. En la esteatosis hepática, las enzimas del hígado están normales, mientras en la esteatohepatitis hay un aumento de las mismas.
Grados
Generalmente es posible cuantificar la cantidad de grasa acumulada en el hígado a través de la ultrasonografía. Los informes suelen indicar esteatosis hepática grado 1 cuando hay pequeña acumulación de grasa; esteatosis hepática grado 2 cuando hay acumulación moderada; y esteatosis hepática grado 3 cuando hay gran acumulación de grasa en el hígado.
Esta graduación no tiene muy peso, una vez que el más importante es la presencia de inflamación en el hígado. El paciente puede tener esteatosis grado 3 y no presentar inflamación hepática, inclusive después de 20 años de acumulación de grasa, lo que lo coloca bajo un menor riesgo de evolución para cirrosis.
Biopsia del hígado
La única manera de diagnosticar una esteatohepatitis con certeza es la biopsia del hígado. Este procedimiento es, en general, solamente apropiado en pacientes con signos clínicos, radiológicos o de laboratorio de daño hepático. El paciente con esteatosis leve no hay que ser sometido a la biopsia.
Por lo tanto, si tienes la imagen de ecografía sugestiva de esteatosis hepática, pero no presenta síntomas ni signos de daño hepático, basta el seguimiento anual para evaluar la progresión de la enfermedad. No hay necesidad de repetir pruebas de imagen porque no son buenas para evaluar la progresión de la esteatosis.
Si hay signos de esteatohepatitis, con síntomas o alteraciones en los exámenes de laboratorio, se debe pensar en la hipótesis de la biopsia y el paciente debe ser evaluado cada seis meses. Este paciente debe ser seguido por un hepatólogo.
Historia natural de la esteatosis
Debido a que es una enfermedad silenciosa, que no provoca síntomas, se acaba subestimando el número exacto de personas que sufren acumulación de grasa en el hígado. Se cree que hasta 1 de cada 3 personas puede tener esteatosis. La falta de un número exacto hace que sea difícil estimar qué porcentaje de estos terminan progresando a cirrosis durante un largo período de tiempo.
En general, imaginamos que menos del 10% de los pacientes con esteatosis terminan progresando a esteatohepatitis. Entre los pacientes con esteatohepatitis, el 20% progresará a cirrosis.
Por tanto, aunque la esteatosis es una enfermedad benigna en la gran mayoría de los casos, si no se trata, es posible que la enfermedad evolucione desfavorablemente. Por tanto, todo paciente diagnosticado de esteatosis hepática y, en especial, de esteatohepatitis, debe iniciar un tratamiento especializado para intentar revertir esta acumulación de grasa.
Tratamiento
Se han investigado múltiples tratamientos para el control de la esteatosis hepática. Sin embargo, pocos tienen resultados científicamente probados. Resumamos las principales medidas que se pueden tomar para tratar la esteatosis.
Pérdida de peso
La medida más efectiva para controlar el hígado graso es la pérdida de peso. Los estudios muestran que una reducción de sólo el 7% en el peso corporal puede brindar excelentes resultados. Por lo tanto, una persona obesa o con sobrepeso, que pesa alrededor de 80 kilos, necesitaría perder unos 5 kilos para poder presentar una regresión de la acumulación de grasa hepática.
En general, sugerimos la práctica de actividad física y el control del consumo de calorías, de modo que el paciente pierda entre 0,5 y 1 kg por semana. Las pérdidas de peso muy rápidas, provocadas por dietas muy estrictas, pueden tener el efecto contrario, agravando la esteatosis. No es necesario darse prisa. Una pérdida de peso lenta pero definitiva es la mejor manera de combatir la esteatosis.
La pérdida de peso obviamente solo funciona para aquellas personas obesas o con sobrepeso. Las personas con un índice de masa corporal (IMC) normal, es decir, entre 20 y 25 kg/m2, no se benefician mucho, ya que la causa de su esteatosis no es el exceso de grasa corporal.
Los pacientes obesos con esteatohepatitis que después de 6 meses de dieta y ejercicio no logran perder peso significativamente son candidatos a cirugía bariátrica.
Consumo de alcohol
El cese del consumo de alcohol es sumamente necesario para evitar que la esteatosis evolucione a esteatohepatitis y cirrosis hepática. Las personas con signos de acumulación de grasa hepática deben evitar por completo las bebidas alcohólicas.
Probablemente, pequeñas cantidades de alcohol, ingeridas esporádicamente, no sean dañinas. Sin embargo, no conocemos la dosis mínima segura en estos casos. Como la mayoría de los pacientes con esteatosis por alcohol están acostumbrados a ingerir grandes cantidades de bebidas alcohólicas, lo ideal es educarlos para que eviten beber por completo.
Enfermedad cardiovascular
Los pacientes con esteatosis hepática tienen mayor riesgo de enfermedad cardiovascular, por lo que el control de los factores de riesgo es fundamental para reducir el riesgo de complicaciones cardíacas. La pérdida de peso, la actividad física, el control de los niveles de presión arterial, el abandono del hábito de fumar y el uso de estatinas (medicamentos para controlar el colesterol) son medidas que deben instaurarse siempre que sea necesario.
El uso de medicación para controlar el colesterol no actúa directamente sobre la esteatosis, pero ayuda a reducir el riesgo cardiovascular de estos pacientes. Si el paciente tiene el colesterol alto, la presencia de esteatosis es otro motivo para controlarlo con medicación.
Vacunación contra la hepatitis A y B
Los pacientes con esteatosis y, principalmente, esteatohepatitis presentan una evolución más desfavorable si se infectan con alguna de las formas de hepatitis viral. Por lo tanto, para aquellos que aún no están inmunizados, recomendamos la vacunación contra la hepatitis A y la hepatitis B.
La vacunación no tiene ningún efecto sobre la esteatosis, solo protege contra otros problemas hepáticos.
Todavía no existe una vacuna para la hepatitis C.
Detener las drogas dañinas
Si el paciente comienza a acumular grasa en el hígado como efecto secundario de medicamentos, como corticoides, estrógenos, tamoxifeno, amiodarona, etc., el tratamiento debe, siempre que sea posible, orientarse a la suspensión de estos fármacos.
Medicamentos
Desafortunadamente, las medidas que han demostrado beneficiar al paciente con hígado graso son solo las descritas en el tema anterior. Ya se han estudiado decenas de fármacos para el tratamiento de la esteatosis, pero ninguno de ellos, hasta el momento, ha conseguido reunir evidencias científicas sustanciales que nos permitan afirmar su eficacia e indicarlos específicamente para el tratamiento.
Resumamos los resultados de los fármacos más estudiados para la esteatosis y la esteatohepatitis.
Vitamina E
Los estudios con vitamina E muestran resultados contradictorios. Actualmente, existe un consenso de que para la esteatosis simple, la vitamina E no tiene ninguna ventaja. Sin embargo, los pacientes con esteatohepatitis y signos de fibrosis hepática comprobados por biopsia hepática parecen beneficiarse del tratamiento con 800 UI de vitamina E al día.
Antidiabéticos orales
Los fármacos hipoglucemiantes, comúnmente utilizados en el tratamiento de la diabetes tipo 2, se han estudiado como una alternativa para el tratamiento de la esteatosis. Entre los más estudiados, la pioglitazona es la que mejores resultados en los estudios presenta, con una mejoría significativa de la esteatosis y la inflamación en las biopsias hepáticas. Otra opción también con buenos resultados es la liraglutida.
Estos medicamentos solo deben usarse en pacientes con diabetes y esteatosis. No se recomienda su uso en pacientes sin diabetes.
El uso de metformina es más controvertido, con resultados contradictorios en estudios científicos.
Orlistat
Los estudios han demostrado que el efecto beneficioso de orlistat está directamente relacionado con la pérdida de peso del paciente. El fármaco no actúa directamente sobre la esteatosis. Por lo tanto, orlistat puede usarse en el tratamiento de la esteatosis solo como un fármaco auxiliar para controlar el peso corporal.
Omega 3
Algunos estudios han demostrado beneficios del omega 3 en casos de esteatosis, pero no de esteatohepatitis. Los pacientes con triglicéridos altos también parecen beneficiarse. Sin embargo, aún se necesitan estudios más concluyentes antes de que podamos indicar el omega 3 como un tratamiento eficaz para la esteatosis hepática.
Medicamentos sin evidencia científica
Varios otros medicamentos fueron probados estudios, pero siempre con resultados inconclusos. Entre ellos, podemos mencionar:
- Losartán
- Pentoxifilina.
- Betaína.
- Ácido ursodesoxicólico.
- Cafeína.
- carnitina
- N-acetilcisteína.
- Gemfibrozilo.
- Ácido fólico.
Dieta
No existe una dieta específica para el paciente con esteatosis. Sin embargo, la dieta del paciente esteatósico debe ser equilibrada para facilitar la pérdida de peso, la diabetes y el control del colesterol. El individuo debe, por lo tanto, evitar los alimentos fritos, el exceso de grasas y los dulces.
Las dietas ricas en grasas saturadas, grasas trans y exceso de azúcar se han relacionado con un mayor riesgo de desarrollar hígado graso. Las bebidas y los alimentos ricos en fructosa (refrescos y dulces en general) también son perjudiciales.
Frutas, cereales, verduras, legumbres, grasas poliinsaturadas son alimentos saludables que deben formar parte de la dieta de cualquier persona, pero en especial de diabéticos, enfermos del corazón y personas con esteatosis.
Los pacientes que tienen dificultad para reducir su consumo de pan deben dar preferencia al pan integral. La leche desnatada y los quesos bajos en grasa son los más adecuados. Entre las carnes, el pescado es el mejor, especialmente el salmón, el atún y las sardinas.
Referencias
- The diagnosis and management of nonalcoholic fatty liver disease: Practice guidance from the American Association for the Study of Liver Diseases – Hepatology.
- Long term prognosis of fatty liver: risk of chronic liver disease and death – British Medical Journal (BMJ).
- Nonalcoholic Fatty Liver Disease & NASH – The National Institute of Diabetes and Digestive and Kidney Diseases.
- Recent advances in understanding and managing non-alcoholic fatty liver disease – F1000 faculty reviews.
- Epidemiology, clinical features, and diagnosis of nonalcoholic fatty liver disease in adults– UpToDate.
- Management of nonalcoholic fatty liver disease in adults – UpToDate.
- Fatty Liver – Medscape.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.