¿Qué es el herpes labial?
El herpes labial es una enfermedad contagiosa causada por el virus herpes simplex tipo 1 (HSV-1). El paciente infectado con el virus herpes simplex tipo 1 en general presenta heridas dolorosas en los labios, pero la infección también puede afectar a las encías, la faringe, la lengua, el paladar, la parte interna de las mejillas y, algunas veces, el cuello y la cara.
El virus herpes simplex tipo 1 también puede causar lesiones en los órganos genitales y se transmite a través del sexo oral. Sin embargo, el herpes genital es más comúnmente causado por el virus herpes simplex tipo 2 (HSV-2), que presenta más facilidad en multiplicarse sobre la piel de la región genital que en la cavidad oral.
En general, un 80% de los casos de herpes labial son causados por el virus herpes simplex tipo 1 y un 20% por el virus herpes simplex tipo 2. Lo contrario ocurre con el herpes genital, donde el virus herpes simplex tipo 1 causa solamente el 20% de las infecciones contra 80% de los virus herpes simplex tipo 2.
En este artículo, abordaremos exclusivamente el herpes labial. Para obtener información sobre el herpes genital, visite el siguiente enlace: Herpes genital: síntomas y tratamiento.
Transmisión
El virus herpes simplex solamente causa la enfermedad en los seres humanos. La transmisión es a través del contacto entre las personas por medio de la saliva, gotitas de saliva, piel o labios del paciente infectado. Cuando hay lesiones visibles del herpes, la cantidad de virus en la cavidad oral aumenta en aproximadamente 1.000 veces, lo que hace la transmisión más probable de ocurrir en esta etapa.
Sin embargo, no es solamente durante las crisis que el herpes labial puede ser transmitido. De vez en cuando, el virus aparece en la saliva, manteniendo al paciente contagioso durante unos pocos días, incluso cuando no hay lesión activa del herpes. Si seleccionamos al azar 100 personas portadoras del virus herpes simplex tipo 1, asintomáticas en el momento, podemos encontrar el virus en las secreciones orales de hasta 15 de ellas.
Hay varias formas de transmisión del herpes labial siendo que en los adultos las más comunes son a través de besos o cubiertos y vasos contaminados. No obstante, la mayoría de las personas se infecta con el virus herpes simplex tipo 1 en la infancia, cuando el contacto con secreciones orales es muy común.
Síntomas
El período de incubación del herpes labial va de 2 a 26 días, pero en la mayoría de los casos las lesiones surgen 4 a 6 días después de la contaminación. Sin embargo, cabe señalar que la mayoría de los pacientes no desarrolla síntomas después de la infección por el virus herpes simplex tipo 1. De hecho, solamente el 20% de las personas desarrollan la enfermedad. El otro 80% se queda con el virus “adormecido” en el cuerpo durante varios años.
Infección primaria por el virus herpes simplex tipo 1
En este 20% de las personas que desarrollan síntomas de herpes labial, la primera vez que aparecen las lesiones, llamada infección primaria, es la que presenta los síntomas más graves. El paciente puede presentar fiebre, malestar, pérdida del apetito, dolor de garganta y aumento de los ganglios linfáticos del cuello. En los niños es común la gingivitis (inflamación de las encías), mientras que en los adultos una faringitis fuerte, con pus y úlceras en la faringe y las amígdalas es el síntoma más común de la infección primaria por el virus del herpes simplex tipo 1. El cuadro suele durar hasta 2 semanas y desaparece espontáneamente.
Las lesiones típicas del herpes en los labios pueden no aparecer en la infección primaria. Cuando surgen, son muy dolorosas.
La cavidad oral es el sitio más afectado por el virus del herpes simplex tipo 1, pero docenas de otros puntos del cuerpo puede presentar la infección, incluyendo manos, brazos, cuello, genitales y ojos.
El herpes también puede afectar a órganos como el cerebro (encefalitis por herpes), hígado (hepatitis herpética), pulmones (neumonitis herpética) y esófago (esofagitis herpética). Estas lesiones en los órganos suelen ser graves y son más comunes en los pacientes con algún grado de inmunosupresión, como pacientes con VIH, receptores de trasplante o pacientes que reciben quimioterapia o medicamentos inmunosupresores
Recurrencia del herpes labial
Una vez que la infección primaria haya desaparecido, el virus herpes simplex tipo 1 no muere, quedando vivo en nuestro cuerpo, adormecido en las células de los nervios, esperando una caída de las defensas del sistema inmunológico para atacar de nuevo.
Las típicas lesiones del herpes labial aparecen en las reactivaciones del virus. El cuadro es mucho más suave que en la infección primaria y, en general, suele durar como máximo 7 días. Los síntomas intensos de la infección primaria, como fiebre y malestar, no son comunes.
6 a 48 horas antes del surgimiento de las lesiones labiales, el paciente puede empezar a recibir señales de que va a aparecer el herpes labial. Por lo general, esta advertencia se presenta en forma de hormigueo, dolor o picazón en los labios.
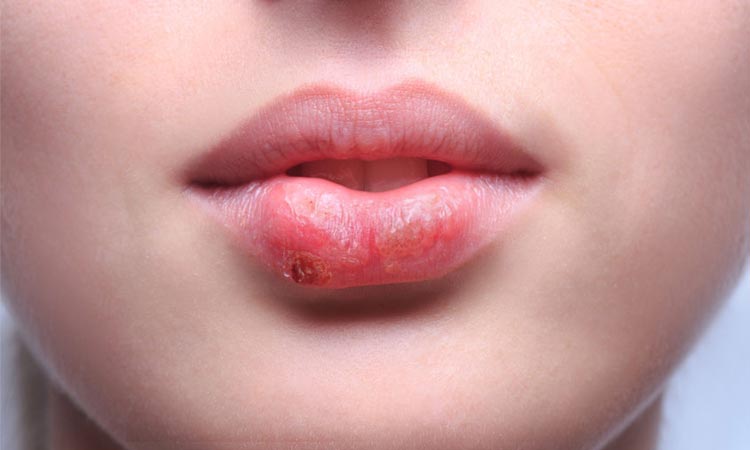
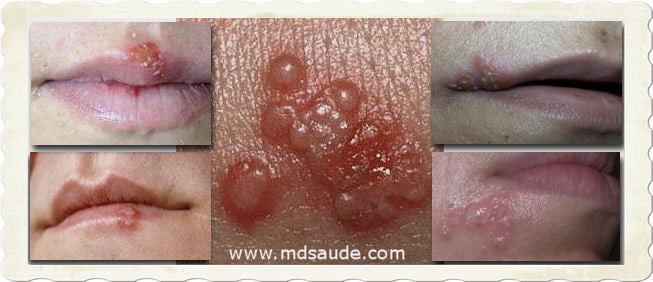
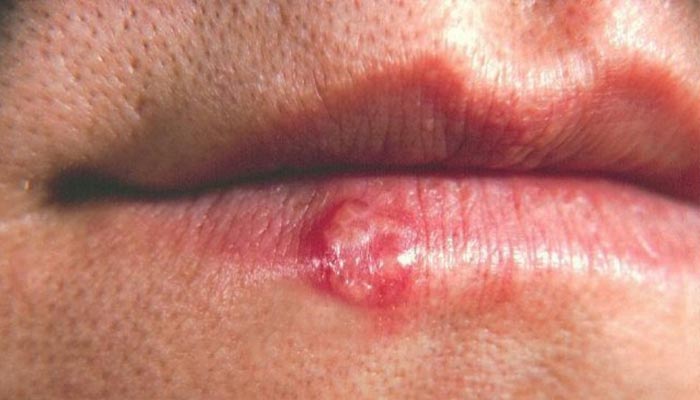
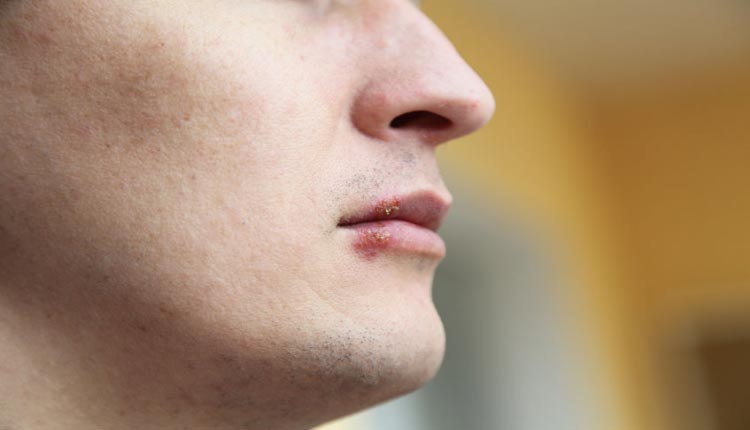
Las lesiones del herpes labial aparecen inicialmente como pequeña elevaciones rojizas y dolorosas que rápidamente se convierten en ampollas agrupadas. Estas burbujas se vuelven en pequeñas pústulas (ampollas con pus en el interior) y se rompen, convirtiéndose en úlceras. La ulceración es la última fase de la lesión activa, cicatrizando en pocos días, bajo la forma de costras.
Como ya ha sido mencionado anteriormente, muchos pacientes no presentan una infección primaria por el herpes. Esto no significa que el virus no está vivo en sus células nerviosas. Si el paciente presenta cualquier disminución de su inmunidad, y esto puede ocurrir, por ejemplo, durante los períodos de estrés, el herpes labial puede aparecer por la primera vez solamente varios años después de la infección. Cuando el paciente no presenta la infección primaria, es casi imposible determinar la fecha en que haya sido contaminado.
El herpes labial puede presentar varias recurrencias durante un año o solamente una o dos a lo largo de la vida. Esta frecuencia es determinada por varios factores, entre ellos la competencia del sistema inmune del paciente y el tipo de vida que lleva. A medida que los años pasan, las recurrencias se quedan más blandas y distantes entre sí.
Fotos de herpes labial
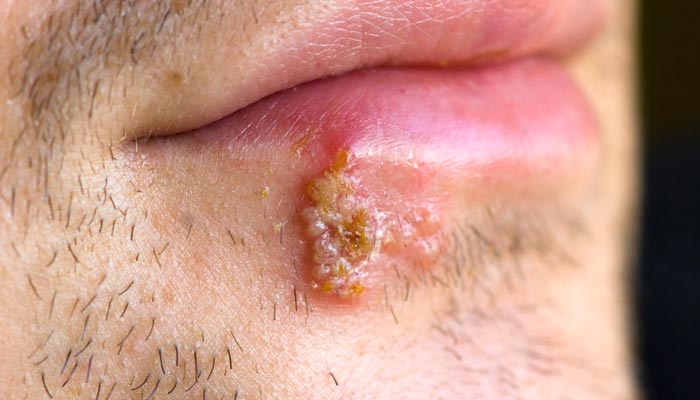
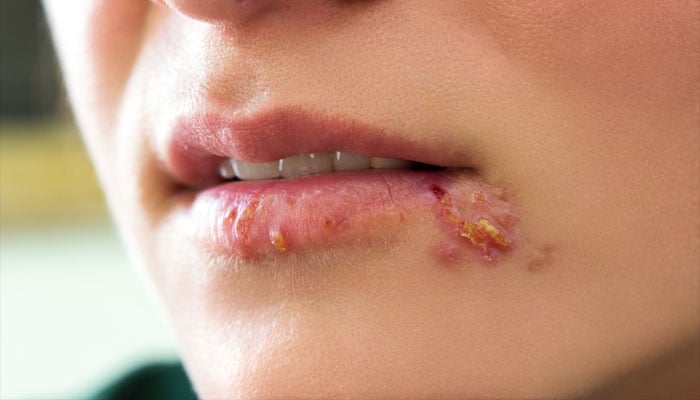
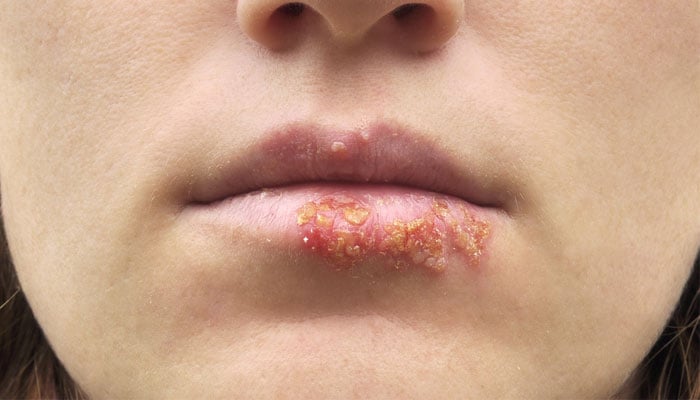
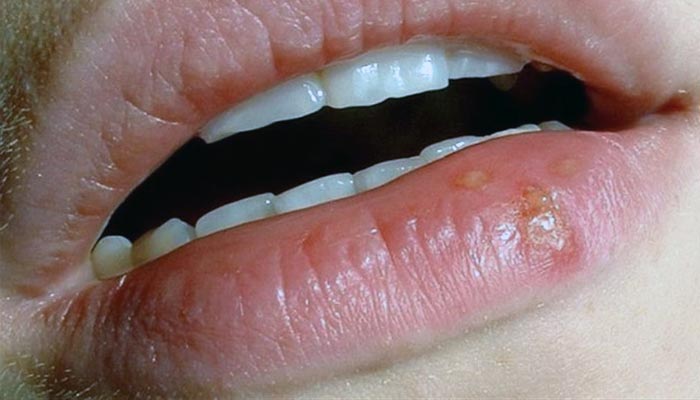
Diagnóstico
El diagnóstico del herpes labial muchas veces es hecho con datos clínicos mediante el examen de las lesiones y la evaluación de los síntomas. En caso de duda, una muestra de las lesiones puede ser tomada para evaluación en el laboratorio. La fase de las burbujas es la que presenta mayor presencia del virus, siendo la más indicada para recoger el material.
La serología y la prueba de PCR (detección de ADN del virus), realizada a través del examen de sangre, también puede ser utilizados y sirven para diagnosticar y diferenciar la infección por el virus herpes simplex tipo 1 y tipo 2.
Tratamiento
Infección primaria
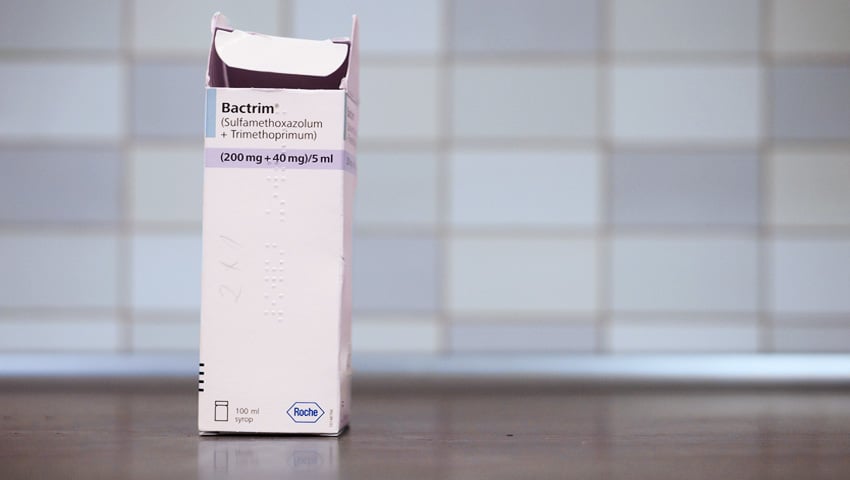
En la infección primaria, si el tratamiento con pastillas antivirales (p. ej., aciclovir, fanciclovir o valaciclovir) se inicia dentro de las primeras 72 horas, hay una reducción significativa en la duración de la enfermedad y de la intensidad de los síntomas.
Los regímenes de tratamiento más recomendados son:
- Aciclovir: 200 mg 5 veces al día durante 7 a 10 días (régimen alternativo: 400 mg 3 veces al día durante 7 a 10 días).
- Fanciclovir: 250 mg 3 veces al día durante 7 a 10 días.
Recurrencias
En los casos de reactivación del herpes labial, el tratamiento dependerá de la frecuencia de las recurrencias y de la intensidad de los síntomas. Los pacientes con ataques raros y poco sintomáticos pueden no necesitar ningún tratamiento, como máximo alguna crema anestésica para reducir el dolor.
Los pacientes con recaídas más frecuentes, especialmente aquellos con signos de aviso antes del surgimiento de las lesiones, se pueden beneficiar del uso temprano de antivirales. En general, los mejores resultados se obtienen con medicamentos por vía oral, empezados tan pronto como sea posible después de los primeros síntomas.
Las pomadas de aciclovir presentan eficacia más baja que el uso de antivirales por vía oral. El aciclovir debe ser tomado durante cinco días, mientras que los nuevos antivirales, como valaciclovir o famciclovir son eficaces con solamente un día de tratamiento.
Los regímenes de tratamiento más recomendados son:
- Aciclovir: 400 mg 3 veces al día durante 5 días (regímenes alternativos: 800 mg 2 veces al día durante 5 días o 800 mg 3 veces al día durante 2 días).
- Famciclovir: 1000 mg dos veces al día durante 1 día (regímenes alternativos: 125 mg dos veces al día durante 5 días o 500 mg como dosis única seguida de 250 mg dos veces al día durante 2 días).
- Valaciclovir: 2000 mg cada 12 horas durante 1 día.
Si el tratamiento no se inicia temprano, tendrá poco efecto en el curso de la crisis. Después de 48 a 72 horas, ya no vale la pena tratarlo, ya que, en esta etapa, los medicamentos ya no pueden brindar ningún beneficio. Lo único que hay que hacer es tener paciencia y esperar a que las heridas cicatricen espontáneamente.
Supresión crónica
Si el paciente presenta más de 4 recurrencias al año o suele desarrollar lesiones grandes, dolorosas y estéticamente incómodas, el uso diario de antivirales durante mucho tiempo puede ser una opción. Los estudios clínicos muestran seguridad con el uso de aciclovir hasta por 6 años seguidos.
Los regímenes más recomendados son:
- Aciclovir: 400 mg dos veces al día hasta por 12 meses (reevaluar la necesidad de continuar el tratamiento cada 12 meses).
- Famciclovir: 250 mg dos veces al día hasta por 12 meses.
Prevención
No existe una vacuna contra el herpes, por lo que la prevención debe basarse en situaciones que, generalmente, desencadenan las crisis.
La causa más común para la reactivación de herpes labial es la exposición solar intensa. Los pacientes con historia de herpes deben evitar estar demasiadas horas al sol. El uso de protector solar es esencial y ayuda a reducir el surgimiento de las lesiones. El uso de protector solar parece ser más eficaz que la pomada de aciclovir en la prevención de la recurrencia del herpes labial inducidas por la exposición al sol.
La lysine, comercializada con el nombre de Resist, parece tener algún efecto en la prevención de crisis, ayudando a reducir el número de episodios a lo largo del año. Su eficacia, sin embargo, todavía necesita ser probada por grandes estudios controlados.
¿El herpes labial tiene cura?
Siempre que hablamos sobre el tratamiento del herpes labial, surge la pregunta: ¿el herpes labial tiene cura?
Hay dos formas de ver esta pregunta. Podemos decir que el herpes labial es curable, ya que 2/3 de las personas infectadas por el virus logran controlarlo por sí mismas, a través de su sistema inmunológico, eliminándolo del organismo definitivamente. El problema es que estas personas suelen ser las que nunca han desarrollado síntomas de herpes, y por lo tanto resulta un poco extraño hablar de curar una enfermedad que nunca se manifestó.
Por lo tanto, la forma más honesta de ver la pregunta es considerar sólo los casos sintomáticos. En el caso de los pacientes que se infectan con HSV-1 y desarrollan lesiones en los labios, la respuesta a la pregunta anterior es: no, no existe cura para el herpes labial.
¿Por qué no hay cura para el herpes labial?
El virus del herpes suele entrar en nuestro organismo a través de la piel, migrando rápidamente a los nervios que inervan esa región. Una vez en los nervios, el virus viaja por la columna vertebral, donde se aloja en un ganglio de la raíz dorsal, un sitio en la médula espinal que contiene un grupo de neuronas. Allí, el herpes simple logra “ocultarse” del sistema inmunológico y de los medicamentos que administramos. De vez en cuando, cada vez que el sistema inmunitario se debilita, algunos de estos virus viajan de regreso a través de los nervios hasta la piel y desencadenan un nuevo brote de herpes labial.
Los tratamientos existentes hasta el momento consiguen tratar los ataques de herpes simple, pero son incapaces de atacar el “santuario” del virus en el ganglio nervioso para eliminarlo del organismo.
La incapacidad de los fármacos y del propio sistema inmunitario para eliminar el virus predispone a los pacientes infectados a episodios recurrentes de herpes labial. La frecuencia e intensidad de cada recurrencia depende del estado inmunológico del individuo. Situaciones estresantes para el cuerpo, como exposición solar excesiva, falta de sueño adecuado, estrés psicológico, ejercicio extenuante, cirugías, etc., pueden ser un desencadenante de recurrencias.
Por lo tanto, aunque existe un tratamiento para el herpes labial, este solo tiene como objetivo reducir los síntomas de las crisis, acelerar la cicatrización y prevenir complicaciones. No hay cura para el herpes labial.
Evita los tratamientos que prometen una cura, ya que no existe ningún estudio en la literatura científica que demuestre que es posible curar el herpes labial con algún tipo de medicamento.
Referencias
- Treatment and prevention of herpes labialis – Canadian Family Physician.
- Treatment of mucocutaneous presentations of herpes simplex virus infections – American Journal of Clinical Dermatology.
- Herpes labialis – BMJ Clinical Evidence.
- Herpes Simplex – Medscape.
- Epidemiology of herpes simplex virus type 1 infection – UpToDate.
- Clinical manifestations and diagnosis of herpes simplex virus type 1 infection – UpToDate.
- Prevention of herpes simplex virus type 1 infection in immunocompetent patients – UpToDate.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.