Introducción
Cada año, entre 2,5 y 3 millones de personas se infectan con el virus del VIH. Muchos de ellos tardan años en descubrir que están infectados.
De hecho, alrededor de un tercio de las personas actualmente infectadas por el virus no saben que son seropositivas porque nunca se han sometido a la prueba del VIH, denominada serología, prueba de anticuerpos o prueba de detección del VIH. Esto corresponde a más de 10 millones de personas en todo el mundo.
Desde la década de 1980, cuando se desarrollaron las primeras pruebas del VIH, muchas cosas han cambiado, sobre todo en relación con la ventana inmunológica, que inicialmente era de hasta 6 meses y hoy se ha reducido a solo 4 semanas.
La serología para el VIH es una prueba muy importante, porque el diagnóstico precoz aumenta las posibilidades de que el paciente seropositivo viva con salud durante muchos años. Además, saber que se tiene el VIH también ayuda a reducir el riesgo de transmisión a otras personas.
En la actualidad, la prueba del VIH se recomienda para los pacientes con síntomas de infección aguda o crónica por el VIH, así como para aquellos que han tenido un comportamiento de riesgo con posible exposición al virus. La prueba del VIH también se realiza de forma rutinaria a las mujeres embarazadas.
Prueba de detección del VIH
Las pruebas de anticuerpos, también conocidas como serologías, son el método más utilizado para diagnosticar la infección por VIH
La serología tradicional existe desde 1985 y se conoce como ELISA (Enzyme-Linked Immunoabsorbent Assay).
El ELISA puede utilizarse para varias enfermedades además del VIH, siendo una técnica que permite la detección de anticuerpos específicos en la sangre. En este tipo de pruebas no se investiga directamente la presencia del virus, sino la existencia de anticuerpos contra él.
Existen otras metodologías además de ELISA para detectar anticuerpos contra el virus del VIH, como MEIA, EQL y ELFA y CMIA, pero el ELISA sigue siendo el método más popular.
La lógica de la prueba es sencilla: solo habrá anticuerpos del VIH en la sangre si el paciente ha sido infectado por el VIH. Las personas que nunca han tenido contacto con el VIH no pueden desarrollar anticuerpos contra él. Nuestro sistema inmunitario solo puede producir anticuerpos contra una determinada enfermedad si previamente se ha expuesto a su agente causal, ya sea un virus o una bacteria.
Los anticuerpos son proteínas producidas para combatir agentes infecciosos específicos. Una vez que el virus del VIH ha entrado en nuestro organismo, es capturado inmediatamente por las células de defensa y se analiza su estructura. A partir de este análisis, el sistema inmunitario es capaz de producir anticuerpos directamente dirigidos a combatir a este invasor.
Cuando entramos en contacto con un germen por primera vez, el organismo tarda en analizar su estructura y producir anticuerpos específicos. Sin embargo, una vez reconocido, el paciente tendrá anticuerpos para el resto de su vida. Un anticuerpo contra el VIH solamente ataca al virus del VIH; es inocuo para otras infecciones, como la gripe o la varicela.
Las técnicas actuales de serología del VIH pueden detectar la presencia de anticuerpos contra el VIH-1 (el subtipo más común y agresivo) y el VIH-2 (el subtipo menos contagioso y menos agresivo).
Ventana inmunológica
El tiempo que transcurre entre el momento de la contaminación por un virus hasta la producción de una cantidad de anticuerpos suficiente para ser detectada en la serología se denomina ventana inmunológica o periodo de ventana.
Por lo tanto, cuando decimos que una prueba tiene una ventana inmunológica de 3 meses, esto significa que la prueba solo podrá dar un resultado positivo 3 meses después de que el paciente haya estado en contacto con el virus o la bacteria. Cualquier resultado negativo antes de estos 3 meses no es fiable.
En las últimas décadas, el diagnóstico serológico del VIH ha evolucionado mucho. La primera generación de serologías con ELISA, utilizada en los años 80, tenía una ventana inmunológica de 6 meses. Hoy en día, ya estamos en la 4.ª generación de ELISA, que es superior a las generaciones anteriores no solo porque puede detectar antes los anticuerpos contra el VIH-1 y el VIH-2, sino también por poder investigar el antígeno P24, una proteína existente en el virus del VIH.
El ELISA de 4.ª generación es una prueba de antígenos y anticuerpos, es decir, una prueba doble que busca anticuerpos y las proteínas del propio virus. De este modo, la ventana inmunológica es mucho más corta y la prueba puede detectar las infecciones en menos de 4 semanas (en algunos casos hasta 2 semanas).
Actualmente, la tasa de detección del ELISA de cuarta generación es del 95% con una ventana de 2 a 4 semanas. Con un plazo de 6 semanas, el porcentaje de aciertos es prácticamente del 100%.
La prueba PAN (Pruebas de Ácidos Nucleicos) investiga el ARN del virus y es capaz de detectar el VIH con una ventana inmunológica de sólo 10 días. Sin embargo, esta técnica no suele utilizarse en las pruebas comunes y suele reservarse para los casos en los que los resultados de la serología son indeterminados o para el cribado de los donantes de sangre.
La siguiente tabla procede de la Organización Mundial de la Salud y resume la ventana inmunológica del VIH.
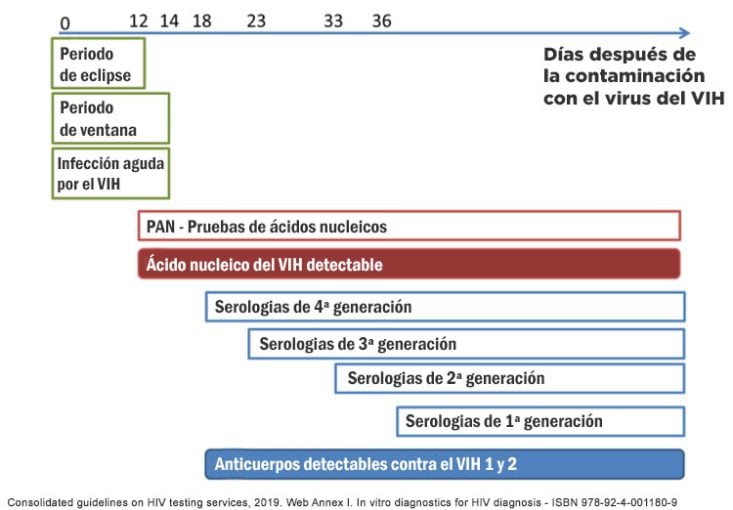
El período inmediatamente posterior a la infección por el VIH se denomina período de eclipse. Durante el periodo de eclipse, ninguna prueba puede detectar el VIH (ni los marcadores serológicos ni virológicos) porque la cantidad de ácido nucleico del virus es ínfima y el sistema inmunitario aún no ha producido anticuerpos. El periodo del eclipse suele durar aproximadamente 10 días.
El final del periodo de eclipse está marcado por la detección de ácido nucleico mediante pruebas de ácido nucleico (PAN), aproximadamente 10-14 días después de la infección.
A los 14 o 18 días, los antígenos del VIH ya pueden ser detectados por pruebas más modernas, como la prueba del antígeno P24. Los primeros anticuerpos suelen detectarse entre 18 y 21 días después de la infección.
Resultado de la prueba del VIH
Si la serología es negativa
Siempre que un paciente se somete a la prueba serológica del VIH y el ELISA es negativo, el resultado se da a conocer al paciente sin necesidad de más pruebas de confirmación.
El protocolo indicado es proporcionar el resultado con la siguiente frase: “Muestra no reactiva para el VIH”.
Si la serología es positiva
Si la prueba combinada de cuarta generación es positiva, se realiza un inmunoensayo de diferenciación de anticuerpos del VIH-1/VIH-2. Esta prueba confirma los resultados de la prueba de antígenos y anticuerpos, y también proporciona información sobre si el paciente está infectado por el VIH-1, el VIH-2 o ambos virus.
Un resultado positivo solo se publica si la prueba de confirmación también es positiva. El Western blot, por ejemplo, tiene una precisión del 99,7%. Cuando tenemos dos resultados positivos (ELISA + WB) la posibilidad de un falso positivo es insignificante.
El resultado positivo confirmado por dos técnicas se da a conocer como: “Muestra reactiva para el VIH”.
Si la serología es indeterminada
A veces el ELISA muestra un resultado dudoso, siendo incapaz de afirmar si existe o no la presencia de anticuerpos en la sangre. En estos casos con un resultado indeterminado, el laboratorio suele ponerse en contacto con el paciente para solicitarle una nueva muestra de sangre para poder volver a realizar la prueba.
El informe del laboratorio suele indicar: “Muestra indeterminada para el VIH”. Esto significa que hubo un problema técnico con la muestra que hizo que no pudiera proporcionar un resultado fiable.
Cuando el ELISA es positivo, pero la prueba de Western blot confirmatoria es negativa, el resultado también se publica como “VIH-indeterminado”. En estos casos, el paciente debe volver al laboratorio en un plazo de 30 días para recoger una nueva muestra de sangre.
Algunos laboratorios envían los resultados indeterminados a los centros de referencia para realizar las pruebas PAN. Si un resultado inicialmente indeterminado resulta negativo para el PAN, el laboratorio publica el resultado como “Muestra no reactiva para el VIH”.
¿Cuándo es necesario repetir una prueba no reactiva?
Una prueba del VIH no reactiva suele ser un resultado definitivo. Como ya se ha mencionado, si se respeta la ventana inmunológica de un mes, el riesgo de un resultado falso negativo es muy bajo.
Sin embargo, si el paciente cree que se ha contaminado o ha estado expuesto a una situación con alto riesgo de contaminación, como sexo anal sin protección o accidentes con agujas, se sugiere repetir la prueba después de 30 días.
Si esta situación de riesgo ocurrió con alguien que se sabe que tiene el VIH, es decir, si el paciente está seguro de haber estado expuesto al VIH, se recomienda repetir la prueba no reactiva dos veces, una a los 3 meses y otra a los 6 meses, para descartar los raros casos de conversión tardía.
Es importante destacar que, incluso en los pacientes expuestos al VIH, una prueba inicial negativa hace que el riesgo de contaminación sea muy bajo. La repetición de la prueba solo está indicada porque hay casos raros de seroconversión tardía y casos aún más raros de falsos negativos (no existe una prueba de laboratorio 100 % perfecta).
En los pacientes que se someten a la prueba del VIH solo de forma rutinaria o sin una situación de riesgo relevante, un único resultado negativo es suficiente y no es necesario repetir la prueba.
Resultados erróneos
Causas de resultados falsos positivos
Algunos factores aumentan el riesgo de un resultado falso positivo en la serología del VIH. Los más comunes son:
- Embarazo.
- Cáncer.
- Enfermedades autoinmunes.
- Vacunación reciente contra la gripe.
Sin embargo, como se ha explicado en los temas anteriores, el protocolo actual de entrega de resultados, con una o dos pruebas de confirmación, prácticamente elimina el riesgo de que se entregue al paciente un resultado falso positivo.
Causas de resultados falsos negativos
La principal causa de un resultado falso negativo es realizar la prueba antes de la ventana inmunológica sugerida. Debe respetarse un intervalo de al menos un mes para el ELISA de 4.ª generación, y de al menos 3 meses para el ELISA de 3.ª generación.
Prueba de detección rápida del VIH
Las pruebas rápidas del VIH han ganado mucha popularidad desde la década de 2000. Una prueba rápida es una prueba que puede dar un resultado en solo 30 minutos. Esta prueba puede realizarse con una pequeña muestra de sangre recogida a través de un pinchazo en el dedo o a través de la saliva, dependiendo del tipo de prueba que se utilice.
Las pruebas rápidas del VIH tienen una sensibilidad ligeramente inferior a la de las pruebas serológicas tradicionales, pero aun así, su tasa de falsos negativos es muy baja. Por lo tanto, un resultado negativo de la prueba rápida tiene el mismo valor que un resultado negativo de la serología tradicional. Un resultado positivo debe ser confirmado por la serología tradicional.
La ventana de seguridad de la prueba rápida es de 3 meses. Un intervalo de 6 semanas suele ser suficiente para la mayoría de las personas, pero como algunos pacientes tardan más en desarrollar anticuerpos, la prueba rápida puede dar un resultado falso negativo en aproximadamente el 8 % de los casos de infección reciente.
Si la prueba rápida realizada es también una prueba de 4ª generación, con detección de anticuerpos y antígenos, la ventana inmunológica es de sólo 30 días.
En general, la prueba rápida se recomienda en aquellos casos en los que se desea un resultado rápido. Es importante, por ejemplo, para los profesionales que han sufrido lesiones por pinchazos (en cuyo caso la prueba se realiza al profesional y al paciente) o para las mujeres embarazadas que llegan al parto sin haberse sometido a pruebas prenatales.
Los pacientes expuestos al VIH o con conductas de riesgo recientes deben preferir la prueba tradicional, ya que sigue siendo la mejor prueba para detectar el VIH, especialmente en las infecciones adquiridas hace menos de 3 meses.
Pacientes bajo profilaxis postexposición (PPE)
La profilaxis postexposición (PPE) es una forma de prevención del VIH que se realiza mediante la administración de fármacos antirretrovirales después de que el paciente haya estado potencialmente expuesto al virus, como en casos de violencia sexual, rotura del preservativo durante el coito con alguien que se sabe que es seropositivo, consumidores de drogas que han compartido agujas o profesionales sanitarios que han tenido un accidente con agujas o material biológico potencialmente contaminado.
La PPE debe iniciarse lo antes posible, preferiblemente en las dos primeras horas tras la exposición al virus y como máximo en las 72 horas siguientes. La profilaxis post-exposición dura 28 días y el paciente debe ser seguido por el equipo sanitario durante otros 90 días.
El paciente debe someterse a una prueba rápida justo antes de empezar la medicación para demostrar que no estaba previamente infectado por el VIH. Treinta días después de la exposición, debe realizarse el primer ELISA de 4.ª generación. Dado que existe un pequeño riesgo de que el tratamiento retrase la detección de anticuerpos y del propio virus en las serologías, el ELISA debe repetirse 90 días después de la exposición. Si vuelve a ser negativo, se cierra el caso.
Referencias
- HIV Testing – Division of HIV/AIDS Prevention, National Center for HIV/AIDS, Viral Hepatitis, STD, and TB Prevention, Centers for Disease Control and Prevention (CDC).
- Screening and diagnostic testing for HIV infection – UpToDate.
- Learn About HIV Testing – HIV.org – U.S. Department of Health & Human Services.
- HIV infection and AIDS – American Association for Clinical Chemistry.
- HIV Testing – U.S. Department of Health and Human Services.
- Consolidated guidelines on HIV testing services – Organización Mundial de la Salud (OMS).
- Hardy WD, et al., eds. HIV testing and counseling. In: Fundamentals of HIV Medicine 2019 Edition. American Academy of HIV Medicine. Oxford University Press; 2019.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.