¿Qué es la endocarditis infecciosa?
Endocarditis es el nombre que damos a la inflamación de las estructuras internas del corazón, principalmente de las válvulas cardíacas. Si es causada por un agente infeccioso, la llamamos endocarditis infecciosa; si el agente infeccioso es una bacteria, el nombre más preciso es endocarditis bacteriana.
También se denomina endocarditis cuando se infectan los dispositivos protésicos del corazón, como las válvulas protésicas, los marcapasos, los desfibriladores implantables u otros catéteres.
La endocarditis suele aparecer cuando las bacterias circulan por el torrente sanguíneo y acaban alojándose en una de las válvulas del corazón, multiplicándose y formando lo que llamamos vegetación valvular.
La vegetación valvular es una maraña de bacterias, glóbulos blancos, glóbulos rojos, fibrina y restos celulares, que es capaz de destruir la propia válvula e impedir el funcionamiento normal del corazón.
La endocarditis puede producirse en corazones previamente sanos, pero es mucho más común en pacientes con enfermedades en una o más válvulas cardíacas, o en individuos que tienen dispositivos protésicos, especialmente válvulas cardíacas artificiales.
¿Qué son las válvulas del corazón?
Para entender los síntomas y la gravedad de la endocarditis, primero hay que conocer un poco la anatomía y la función de las válvulas del corazón. Siga la explicación con la ilustración de abajo.
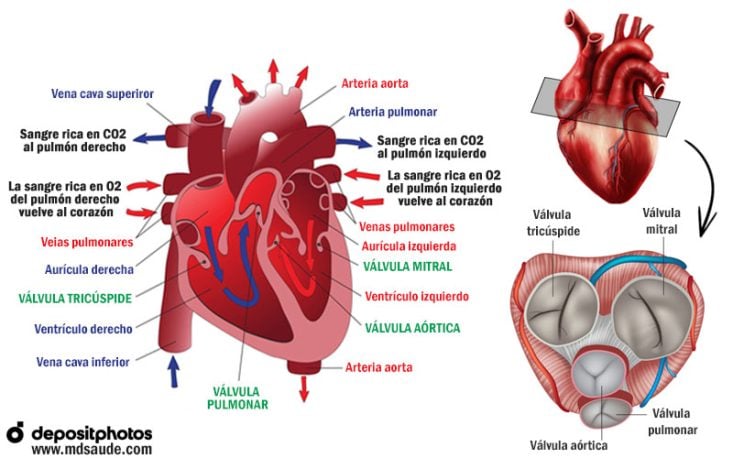
La sangre rica en dióxido de carbono (CO₂) y pobre en oxígeno (O₂) llega al corazón a través de la venas cava inferior y superior. La sangre entra por la aurícula derecha, pasa por la válvula tricúspide, cae en el ventrículo izquierdo, pasa por la válvula pulmonar y es lanzada hacia los pulmones por las arterias pulmonares izquierda y derecha.
En los pulmones, la sangre se oxigena de nuevo y vuelve al corazón a través de las venas pulmonares. La sangre, ahora rica en oxígeno, llega a la aurícula izquierda, pasa por la válvula mitral, cae en el ventrículo izquierdo, pasa por la válvula aórtica y es lanzada de nuevo al resto del cuerpo por la arteria aorta.
La función principal de las válvulas cardíacas es impedir que la sangre que ya ha pasado de una cámara del corazón a otra fluya hacia atrás.
Las válvulas tricúspide y pulmonar están en el lado derecho del corazón, mientras que las válvulas mitral y aórtica están en el lado izquierdo del corazón. Esta información será importante más adelante.
¿Cómo surge la endocarditis?
Nuestra sangre suele ser estéril, es decir, no contiene gérmenes circulantes. Cuando las bacterias llegan al torrente sanguíneo, decimos que el paciente tiene una bacteriemia.
La bacteriemia puede surgir siempre que el paciente tenga una infección, especialmente si es de algún órgano interno, como los pulmones, los riñones, las articulaciones, los intestinos, etc. Las infecciones graves de la cavidad oral y de la piel también son fuentes frecuentes de bacterias en la sangre.
La bacteriemia es un acontecimiento esencial para la aparición de la endocarditis. Esta es una de las razones por las que no se debe retrasar el tratamiento de las infecciones, ya sean dentales, cutáneas o de cualquier otra parte del cuerpo. Cuanto más tiempo exista una infección, mayor será el riesgo de que estos gérmenes lleguen al torrente sanguíneo. Una vez en la sangre, las bacterias pueden desplazarse a cualquier parte del cuerpo, incluidas las válvulas del corazón.
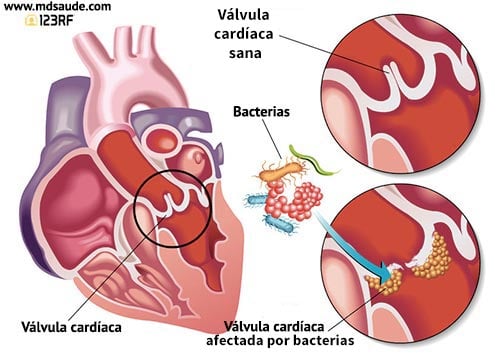
La bacteriemia es un factor necesario para que se produzca la endocarditis. Sin embargo, no todas las bacterias que circulan por la sangre se alojan en el corazón. Otros factores colaboran en el riesgo de adhesión de agentes infecciosos a las válvulas del corazón. Estos factores son:
Usuarios de drogas intravenosas
En los hospitales, toda la administración de sustancias intravenosas (IV) se realiza siguiendo estrictas normas de higiene, precisamente para evitar que las bacterias se liberen directamente en el torrente sanguíneo.
Este cuidado rara vez se ocurre con los consumidores de drogas intravenosas, como la cocaína y la heroína. Además de la falta de higiene en el momento de la administración, estos medicamentos no son estériles y a menudo contienen otras sustancias, como el talco o saliva.
El resultado es la administración de altas cantidades de bacterias directamente en el torrente sanguíneo y de sustancias que pueden dañar las válvulas del corazón. Cuanto mayor sea el número de bacterias circulantes, mayor será el riesgo de endocarditis.
Normalmente, la endocarditis en los consumidores de drogas por vía intravenosa es causada por la bacteria Staphylococcus aureus y afecta a las válvulas del corazón derecho, especialmente a la válvula tricúspide.
El uso de la saliva como diluyente de las drogas o en los equipos de inyección aumenta el riesgo de endocarditis por bacterias de la flora orofaríngea, como Haemophilus parainfluenzae, Eikenella corrodens o Streptococcus milleri.
Enfermedades estructurales del corazón
Aproximadamente el 75 % de los pacientes con endocarditis infecciosa tienen una anomalía cardíaca estructural preexistente en el momento en que se desarrolla la endocarditis, especialmente una valvulopatía cardíaca, ya sea adquirida o congénita (de nacimiento).
La valvulopatía incluye daños en las válvulas del corazón causados por una fiebre reumática previa, prolapso de la válvula mitral (normalmente con regurgitación mitral coexistente), estenosis o insuficiencia aórtica.
Otros factores de riesgo importantes son los defectos cardíacos congénitos, como la válvula aórtica bicúspide, la estenosis pulmonar, la comunicación interventricular, el conducto arterioso persistente, la coartación de la aorta y la tetralogía de Fallot.
Válvulas cardíacas artificiales
Todo paciente con una válvula cardíaca artificial corre un mayor riesgo de desarrollar una endocarditis. Las bacterias son más propensas a adherirse a los productos artificiales que a las válvulas nativas. El riesgo es considerablemente mayor en el primer año después de la sustitución de la válvula.
Endocarditis de Libman-Sacks
La endocarditis de Libman-Sacks es un tipo de endocarditis poco frecuente, de origen no infeccioso, es decir, que no es causada por ningún germen.
También llamada endocarditis trombótica no bacteriana, esta forma de endocarditis se caracteriza por el depósito de trombos plaquetarios estériles en las válvulas del corazón, principalmente en la aórtica y en la mitral. Las principales causas son los cánceres en fase avanzada, el lupus eritematoso sistémico, el síndrome de anticuerpos antifosfolípidos, la artritis reumatoide y las quemaduras graves.
Microbiología
Una variedad de microorganismos puede causar endocarditis infecciosa. Los tres gérmenes más comunes son especies de las bacterias estafilococos, estreptococos y enterococos.
Los principales gérmenes relacionados con la endocarditis infecciosa son:
- Staphylococcus aureus: 31%.
- Streptococcus viridans: 17%.
- Enterococos: 11%.
- Estafilococos coagulasa-negativos: 11%.
- Streptococcus bovis: 7%.
- Otros estreptococos: 5%.
- Bacterias gramnegativas no HACEK: 2%.
- Hongos: 2%.
- HACEK: 2%. Los organismos de esta categoría incluyen varios bacilos gramnegativos: Haemophilus aphrophilus, Actinobacillus actinomycetemcomitans, Cardiobacterium hominis, Eikenella corrodens y Kingella kingae.
Los casos restantes incluyen endocarditis con cultivo negativo (8%).
Las endocarditis infecciosas causadas por la bacteria Staphylococcus aureus son más graves y más agudas, mientras que las endocarditis causadas por bacterias de la familia Streptococcus o Enterococcus son más subagudas (cuadro más prolongado) y tienen una menor tasa de mortalidad.
Síntomas
El cuadro clínico de la endocarditis bacteriana es muy variable, y el paciente puede presentar desde una sepsis grave e insuficiencia cardíaca aguda hasta casos más prolongados de fiebre de origen oscuro, como en el caso de la endocarditis subaguda.
Los síntomas más comunes de la endocarditis son fiebre y escalofríos. En la endocarditis subaguda, son frecuentes otros síntomas inespecíficos, como dificultad para respirar, cansancio, pérdida de apetito, dolores corporales, sudores nocturnos, etc.
En la endocarditis aguda grave, la fiebre y los escalofríos son intensos y el paciente evoluciona rápidamente con signos de insuficiencia cardíaca, con intensa falta de aire, incapacidad para tumbarse y edemas en las piernas.
En resumen, los signos y síntomas más comunes de la endocarditis son:
- Fiebre (hasta el 90 % de los casos).
- Soplo cardíaco (hasta el 85% de los casos)
- Falta de aliento
- Escalofríos
- Pérdida de peso
- Pérdida de apetito
- Esplenomegalia (aumento del tamaño del bazo).
- Petequias: manchas rojizas o marrones que aparecen en las extremidades, en el paladar o en la conjuntiva de los ojos.
- Lesiones de Janeway: manchas rojizas y no dolorosas en las palmas de las manos y en las plantas de los pies.
Complicaciones
Si no se reconoce y trata a tiempo, la endocarditis infecciosa suele destruir la válvula cardíaca afectada, lo que lleva al paciente a una insuficiencia cardíaca aguda y grave. El corazón no puede funcionar correctamente si una de sus válvulas está destruida.
La endocarditis es una infección grave cuya tasa de mortalidad se acerca al 30 % (casi uno de cada tres pacientes con infección de las válvulas del corazón muere).
Además de la insuficiencia cardíaca, que por sí sola puede llevar al paciente a la muerte, la endocarditis puede provocar otras complicaciones graves como:
Embolia séptica
Los coágulos de sangre mezclados con la vegetación pueden desprenderse de la válvula enferma y viajar a varias partes del cuerpo. Estos trozos de vegetación que se desprenden se denominan émbolos sépticos.
Los émbolos suelen causar infartos en los tejidos donde se impactan. Es frecuente la isquemia de las extremidades de los miembros, de los riñones, de los ojos o del bazo. En la endocarditis del lado derecho del corazón, los émbolos suelen alojarse en los pulmones, provocando una embolia pulmonar.
Complicaciones cerebrales
En caso de endocarditis del lado izquierdo del corazón, el cerebro es uno de los posibles destinos de estos émbolos que salen de las válvulas infectadas.
El ictus embólico, la hemorragia intracerebral y el absceso cerebral son posibles complicaciones cerebrales de la endocarditis.
Infecciones metastásicas
La infección del corazón puede extenderse a otros órganos en un proceso que llamamos infecciones metastásicas. Las más comunes en la endocarditis son la osteomielitis vertebral, la artritis séptica, el absceso esplénico o el absceso del músculo psoas.
Glomerulonefritis
En los riñones, además del infarto renal por embolización septal, la endocarditis infecciosa puede causar también una glomerulonefritis, que puede evolucionar con insuficiencia renal aguda y necesidad de hemodiálisis.
Diagnóstico
El diagnóstico suele confirmarse mediante la ecocardiografía, que es un examen capaz de identificar la presencia de vegetaciones en una de las válvulas del corazón.
El ecocardiograma habitual, llamado ecocardiografía transtorácica, puede utilizarse inicialmente, pero no es el mejor método para diagnosticar la endocarditis. Algunas vegetaciones menores pueden pasar desapercibidas en esta forma.
La prueba más adecuada es la ecocardiografía transesofágica, realizada por vía endoscópica. Este es el tipo de ecocardiograma que ofrece las mejores imágenes de las válvulas del corazón.
El tipo de bacteria que está causando la endocarditis se diagnostica mediante un hemocultivo, que es un análisis de sangre que identifica la presencia de bacterias que circulan por el torrente sanguíneo.
Tratamiento
El tratamiento de la endocarditis requiere obligatoriamente la administración de antibióticos por vía intravenosa durante al menos cuatro semanas. La elección del antibiótico adecuado depende del tipo de bacterias alojadas en las válvulas.
En los casos más graves, cuando la válvula cardíaca está destruida por la infección, es necesaria una cirugía de sustitución de la válvula, con la implantación de una válvula artificial.
Profilaxis
En individuos con alto riesgo de desarrollar endocarditis, como se explicó anteriormente, se indica el uso profiláctico de antibióticos antes de procedimientos que puedan predisponer a bacteriemias.
En general, se indica una dosis única de 2 gramos de amoxicilina o 500 mg de azitromicina 1 hora antes de procedimientos dentales o respiratorios.
Según el más reciente guideline de la American Heart Association, solamente los siguientes pacientes deben hacer profilaxis:
- Pacientes con válvulas artificiales.
- Pacientes con historia previa de endocarditis.
- Enfermedad valvular en trasplantados cardíacos
- Pacientes con enfermedades cardíacas congénitas.
No todos los factores de riesgo son lo suficientemente severos como para indicar profilaxis. Prolapso de válvula mitral, incluso con signos de regurgitación o lesiones simples de las válvulas, como estenosis y regurgitaciones, por ejemplo, no son indicaciones para el empleo de antibiótico profiláctico.
¿Cuáles son los procedimientos de riesgo?
- Procedimientos dentales con manipulación de las encías, de la mucosa oral o de la región periapical de los dientes.
- Procedimientos respiratorios que impliquen incisión o biopsia, como broncoscopia con biopsia, extirpación de amígdalas o adenoides.
- Los pacientes sometidos a un procedimiento quirúrgico para tratar la piel o el tejido musculoesquelético infectados deben recibir una terapia antibiótica con actividad contra la flora bacteriana cutánea.
- Los pacientes sometidos a una intervención quirúrgica para la colocación de válvulas cardíacas protésicas, materiales protésicos intravasculares o intracardíacos deben recibir profilaxis antimicrobiana para prevenir la endocarditis y la infección del sitio quirúrgico.
Procedimientos gástricos o urinarios, como endoscopia digestiva, colonoscopia, colocación de catéteres dobles J, biopsia o cirugía de próstata, no son procedimientos de riesgo para endocarditis.
¿El sexo anal es un factor de riesgo para endocarditis?
No, el sexo anal no causa endocarditis. Este es solo uno de los muchos mitos esparcidos por Internet. No existe ningún estudio científico que haya demostrado una relación directa entre cualquier tipo de sexo y la endocarditis.
La relación entre el sexo anal y la endocarditis es tan absurda que el tema ni siquiera se menciona en ninguna de las diversas guías internacionales sobre la enfermedad. Es un tema restringido a las redes de desinformación en Internet sin ninguna base científica.
Referencias
- Infective Endocarditis in Adults: Diagnosis, Antimicrobial Therapy, and Management of Complications – A Scientific Statement for Healthcare Professionals From the American Heart Association.
- Prevention of Infective Endocarditis – Guidelines From the American Heart Association.
- 2015 ESC Guidelines for the management of infective endocarditis – European Heart Journal.
- Overview of management of infective endocarditis in adults – UpToDate.
- Clinical manifestations and evaluation of adults with suspected native valve endocarditis – UpToDate.
- Right-sided native valve infective endocarditis – UpToDate.
- Native valve endocarditis: Epidemiology, risk factors, and microbiology – UpToDate.
- Imagens: Depositphotos.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.