O que é o hipertireoidismo?
O hipertireoidismo, cuja principal causa é a doença de Graves, é a condição na qual existe um funcionamento inapropriado da glândula tireoide (ou tiroide), levando a uma produção excessiva de hormônios.
Os hormônios tireoidianos são os responsáveis pelo metabolismo do corpo, ou seja, pelo modo como as células utilizam os nutrientes para gerar energia.
Uma produção excessiva de hormônios pela tireoide provoca uma aceleração em todo metabolismo, provocando sintomas tais como coração acelerado, perda de peso, suores, tremores, calor, etc.
Como surge?
Para explicar o hipertireoidismo, é necessário antes falar sobre o funcionamento da glândula tireoide, especialmente sobre os hormônios T3, T4 e TSH.
A tireoide produz dois hormônios chamados triiodotironina e tiroxina, mais conhecidos como T3 e T4. Esses hormônios controlam nosso metabolismo e são responsáveis, entre outras ações, pelo nosso gasto calórico, pela temperatura corporal e pelo ganho de peso.
O que é o TSH?
A quantidade de T3 e T4 produzidas pela glândula tireoide é cuidadosamente controlada pelo sistema nervoso central, mais especificamente pela hipófise, uma glândula localizada na base do cérebro.
Em pessoas com a tireoide sadia, a quantidade de hormônios tireoidianos no sangue é mantida sempre de forma a não haver nem excessos, nem insuficiência. Se há T3 e T4 a mais no sangue, a tireoide reduz a sua produção. Por outro lado, se há sinais de que os níveis de hormônios tireoidianos começam a ser insuficientes, a tireoide rapidamente começa a produzir mais T3 e T4, para não deixar o metabolismo corporal desacelerar.
A ordem para a tireoide aumentar ou reduzir a sua produção de T3 e T4 vem da hipófise, através de um hormônio chamado TSH (hormônio estimulador da tireoide, sigla em inglês).
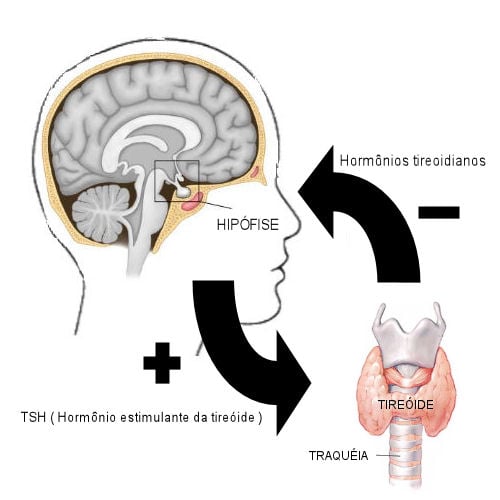
Veja a figura acima e acompanhe o raciocínio. Quando existe pouco hormônio tireoidiano circulante, a hipófise sente essa deficiência e aumenta a secreção de TSH, dando ordem para haver uma maior produção de T3 e T4 pela tireoide.
Quando os níveis de T3 e T4 voltam a ficar satisfatórios, a hipófise sente esta normalização e automaticamente reduz a produção de TSH, reduzindo, consequentemente, o estímulo sobre a tireoide, evitando que esta produza hormônios em excesso.
O que são o T3 e T4?
O T3 e o T4 sintetizados pela tireoide são lançados na corrente sanguínea, onde vão atuar em todas as células do nosso organismo, regulando o metabolismo das mesmas, ou seja, ditando o modo como as células vão transformar oxigênio, glicose e calorias em energia.
- Quando a tireoide produz muito T3 e T4, nosso metabolismo acelera.
- Quando a tireoide produz pouco T3 e T4, o nosso metabolismo se torna mais lento.
Em geral, do total de hormônios produzidos pela tireoide, 80% são T4 e 20% são T3. Apesar de ser produzido em menor quantidade, o T3 é um hormônio muito mais potente que o T4, sendo a sua concentração sanguínea a responsável direta por ditar o ritmo do metabolismo do corpo.
O T4 é, na verdade, um pró-hormônio, ou seja, um precursor do T3. 80% do T4 lançado na corrente sanguínea, ao chegar em órgãos ou tecidos, como fígado, rins, baço, músculos ou gordura é transformado em T3 para utilização das células.
Portanto, o T3 é efetivamente o hormônio tireoidiano que age no nosso organismo, tendo sua origem predominantemente no T4 circulante. Apenas uma pequena parcela do T3 atuante é diretamente produzida pela tireoide.
O que é o T4 livre?
Mais de 99% do T4 e do T3 circulantes na corrente sanguínea estão ligados a uma proteína chamada TBG (globulina ligadora de tiroxina, sigla em inglês).
Esses hormônios ligados à TBG são inócuos, não podendo ser utilizados pelos órgãos e tecidos. Portanto, apenas uma ínfima fração, chamada T4 livre e T3 livre são quimicamente ativas e podem modular o metabolismo do corpo. Apenas o T4 livre pode ser transformado em T3 nos órgãos e tecidos.
Resumindo todo o processo:
- Quem efetivamente age nas células do corpo modulando o metabolismo é o hormônio T3.
- Grande parte do T3 ativo é derivado da conversão de T4 nos tecidos periféricos.
- Como mais de 99% do T4 está ligado à TBG, no final das contas, apenas uma ínfima parcela de menos de 1% de T4 livre é efetivamente quem fornece T3 para os órgãos e tecidos do corpo usarem em suas células.
Concluindo, a dosagem do T4 livre sanguíneo é o exame que nos dá realmente a noção de quanto hormônio tireoidiano potencialmente útil há na circulação. Se houver muito T4 livre circulante, haverá muita produção de T3 nos órgãos, levando ao hipertireoidismo. Se houver pouco T4 livre circulante, haverá falta de T3 para os tecidos, provocando o hipotireoidismo.
Na prática clínica, a dosagem de T4 livre acaba sendo, na maioria dos casos, mais útil que a dosagem de T3 ou T3 livre.
→ Para saber mais sobre o TSH, T3 e T4, leia: TSH e T4 Livre — Exames da tireoide.
Hipertireoidismo primário ou central
O hipertireoidismo ocorre quando há um excesso de T3 e T4 na circulação que não consegue ser corrigido pelos mecanismos normais, descritos anteriormente. Isso pode ocorrer de duas maneiras:
Hipertireoidismo central
O hipertireoidismo central surge quando há um problema na hipófise que faz com que esta passe a liberar TSH excessivamente, estimulando assim a tireoide a produzir T3 e T4 indefinidamente.
No hipertireoidismo central os níveis de TSH, T3 e T4 livre estão elevados.
Hipertireoidismo primário.
O hipertireoidismo primário surge quando a tireoide se torna um órgão independente, produzindo T3 e T4 ao seu bel-prazer, ignorando os níveis de TSH sanguíneo.
Quando o problema está na própria tireoide, a primeira coisa que a hipófise faz quando detecta altos níveis de hormônios é suspender a produção de TSH. Portanto, teremos um TSH muito baixo, mas T3 e T4 livre muito elevados.
Sintomas
Independentemente da causa do hipertireoidismo, os sintomas são sempre causados pelo excesso de T4 livre ou T3 circulante, o que é uma consequência comum, seja por problema central ou na própria tireoide.
O excesso de hormônios tireoidianos, também chamado tireotoxicose, pode causar os seguintes sintomas:
- Ansiedade e irritabilidade.
- Insônia.
- Perda de peso sem perda do apetite (às vezes há aumento do apetite).
- Taquicardia: aumento da frequência cardíaca acima dos 100 batimentos por minuto.
- Arritmias cardíacas.
- Tremores nas mãos.
- Retração das pálpebras.
- Suores e calor excessivo.
- Perda de força muscular.
- Cansaço.
- Diarreia ou aumento do número de evacuações.
- Diminuição ou cessação da menstruação.
- Bócio.
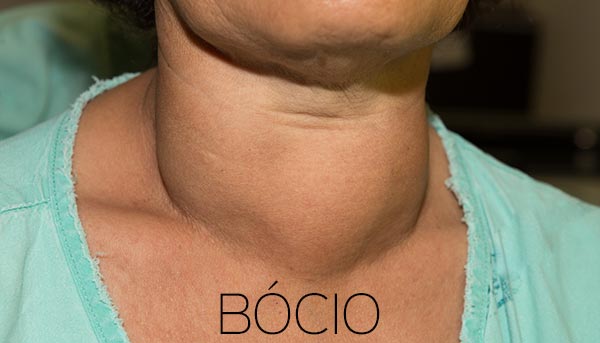
O bócio, último sinal descrito acima, ocorre quando há aumento do tamanho da glândula tireoide. Este crescimento é comum quando há um estímulo permanente para produção de T3 e T4, podendo ser notado clinicamente como um abaulamento no pescoço.
Qual é a diferença entre tireotoxicose e hipertireoidismo?
O hipertireoidismo é a doença causada pelo aumento da síntese e liberação dos hormônios tireoidianos pela glândula tireoide (T3 e T4). Já a tireotoxicose é o conjunto de sinais e sintomas, ou seja, é a síndrome clínica decorrente do excesso de hormônios tireoidianos circulantes, que pode surgir secundária à hiperfunção da glândula tireoide ou não.
A imensa maioria dos casos de tireotoxicose é causada por hipertireoidismo. Mas não todos.
Por exemplo, um paciente com hipotireoidismo tomando hormônios tireoidianos em excesso pode ter tireotoxicose sem ter hipertireoidismo, pois a sua glândula tireoide não está produzindo hormônios em excesso, pelo contrário. Os sintomas surgem porque a medicação está sendo administrada na dose errada.
Essa forma é chamada tireotoxicose iatrogênica, pois ocorre por um tratamento médico inadequado.
A tireotoxicose factícia também é uma forma de tireotoxicose sem hipertireoidismo, e ocorre quando o paciente faz uso inadvertido de suplementos alimentares, produtos naturais, medicina tradicional chinesa, polivitamínicos, fitoterápicos, ervas ou substâncias usadas para emagrecimento que contêm hormônios tireoidianos escondidos em sua fórmula.
Tempestade tireoidiana
A tempestade tireoidiana ou crise tireotóxica é um quadro incomum, mas grave, de tireotoxicose. O paciente apresenta vários dos sintomas comuns do hipertireoidismo, contudo, de forma bem mais intensa, inclusive com risco de morte.
As manifestações clínicas mais comuns da crise tireotóxica são:
- Febre alta, podendo ultrapassar 41ºC.
- Taquicardia.
- Sinais de insuficiência cardíaca.
- Tremores intensos.
- Náuseas e vômitos.
- Diarreia e desidratação.
- Inquietação, agitação extrema ou delírium.
- Coma.
Não sabemos exatamente porque um quadro simples de tireotoxicose pode virar uma tempestade tireoidiana. Os gatilhos para essa transformação costumam ser infecções, anestesia, cirurgia, traumas, parto ou estresse emocional.
Felizmente, a crise tireotóxica é rara. Estima-se que apenas 1% dos pacientes com tireotoxicose desenvolvem uma tempestade tireoidiana.
Informações em vídeo sobre a tireoide
No vídeo abaixo explicamos de forma simples como surgem os sintomas das doenças da tireoide.
O que é a doença de Graves?
A causa mais comum de hipertireoidismo é a doença de Graves, também conhecida como doença de Basedow-Graves ou bócio difuso tóxico.
A doença de Graves é um processo autoimune no qual o sistema imunitário inapropriadamente produz anticorpos contra a própria tireoide.
Esses autoanticorpos, conhecidos como TRAb, atacam os receptores do TSH, fazendo com que a tireoide pense haver excesso de TSH na circulação sanguínea. O resultado é a liberação excessiva de hormônios tireoidianos. Até 95% dos pacientes com doença de Graves apresentam TRAb positivo.
A doença de Graves é até 8 vezes mais comum nas mulheres e costuma surgir entre os 20 e 40 anos de idade.
Oftalmopatia de Graves
Além de todos os sinais e sintomas descritos anteriormente, o hipertireoidismo provocado pela doença de Graves pode apresentar um sinal específico chamado oftalmopatia de Graves, que é uma lesão ocular típica dessa doença.
Os autoanticorpos atacam não só a tireoide, mas também os músculos e o tecido gorduroso ao redor dos olhos. Essa agressão causa lesão e edema da musculatura extraocular, levando a uma protusão do olho (chamada exoftalmia), além de inchaço e inflamação ao seu redor (edema periorbital).

O paciente com oftalmopatia de Graves pode também apresentar visão dupla, irritação constante nos olhos, dor ocular, visão borrado e, em casos mais graves, cegueira.
Algumas pessoas têm olhos naturalmente mais protuberantes. Além disso, o próprio excesso de hormônios tiroidianos pode levar a uma retração da pálpebra. Porém, na oftalmopatia de Graves a protusão é tão importante que frequentemente é possível ver o branco dos olhos (esclera) acima e abaixo da íris, como mostrado na figura acima.
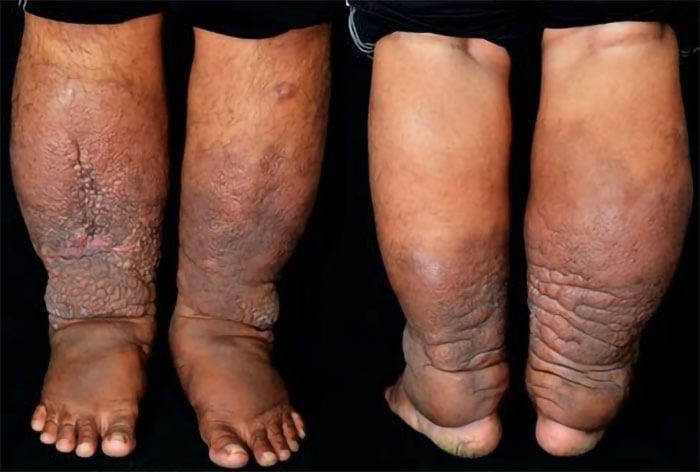
Uma manifestação mais rara da doença é a dermopatia de Graves, também chamada mixedema, que ocorre por infiltração da pele pelos autoanticorpos. A pele encontra-se inchada, dura, com nódulos em sua superfície e mais escurecida.
Outras causas de hipertireoidismo
Além da doença de Graves, existem outras causas para hipertireoidismo:
- Doença de Plummer ou bócio multinodular tóxico: ocorre pela formação de vários adenomas na tireoide. Os adenomas são tumores benignos, mas são quimicamente ativos e produzem T4 e T3 independentemente da tireoide ou dos níveis de TSH circulantes.
- Adenoma tóxico: igual à situação acima, exceto pelo fato de haver apenas um adenoma solitário produzindo os hormônios em excesso (para saber mais sobre nódulos da tireoide: Nódulo de tireoide – Diagnóstico e como diferenciá-lo do câncer).
- Tireoidite: ocorre pela inflamação da tireoide. Pode ser devido a infecções virais, causas autoimunes outras que não doença de Graves, pós-parto, etc.
- Excesso de hormônio tireoidiano: doentes com hipotireoidismo que fazem reposição excessiva de hormônios tireoidianos podem apresentar um quadro de hipertireoidismo iatrogênico. Neste caso, basta a correção da dose do medicamento para os sintomas desaparecerem.
- Adenomas secretores de TSH: menos de 1% dos casos de hipertireoidismo ocorrem por secreção inapropriada de TSH. A principal causa são os adenomas na hipófise. Apesar de serem tumores benignos, o seu crescimento pode comprimir estruturas cerebrais e causar alterações neurológicas, como perda da visão.
Diagnóstico
A suspeita de hipertireoidismo surge através dos sinais e sintomas do paciente e confirmado por análises laboratoriais e exames de imagem da tireoide.
Ao exame físico, o paciente com hipertireoidismo pode se apresentar com hiperatividade, fala rápida, tremores nas mãos e batimentos cardíacos acelerados. A presença de bócio depende da causa do hipertireoidismo.
Exoftalmia, edema periorbital e conjuntival, limitação do movimento ocular e mixedema pré-tibial ocorrem apenas em pacientes com doença de Graves. Não estão presentes nos pacientes com hipertireoidismo por outras causas.
O primeiro passo na investigação é feito com o doseamento no sangue dos hormônios tireoidianos.
Os valores de referência dos testes da tireoide podem variar discretamente de um laboratório para outro, mas são, em geral, ao redor de:
- Valores normais de TSH: 0,4 a 4,5 mU/L.
- Valores normais de T4 livre: 0,7 a 1,8 ng/dL.
- Valores normais de T3: 75 a 195 ng/dL.
Hipertireoidismo clínico
O diagnóstico de hipertireoidismo clínico ou evidente geralmente é bem simples. Todos os pacientes com hipertireoidismo primário têm um TSH baixo e muitos com hipertireoidismo evidente têm altas concentrações de T4 livre e/ou T3.
Tireotoxicose por T3
A maioria dos pacientes com hipertireoidismo clínico causado por doença de Graves ou bócio nodular tem maiores aumentos do T3 do que do T4, devido a um aumento desproporcional na secreção de T3 tireoidiano e ao aumento da conversão nos tecidos de T4 em T3.
Pacientes com tireotoxicose por T3 apresentam sintomas típicos de hipertireoidismo, mas apenas concentrações séricas altas de T3 (com TSH baixo).
Tireotoxicose por T4
O padrão de TSH baixo, T4 livre elevado e concentrações normais de T3 é chamado tireotoxicose por T4.
Pode ser encontrado em pacientes com hipertireoidismo e outra doença não tireoidiana concomitante que diminua a conversão extratireoidiana de T4 para T3.
O medicamento amiodarona, muito usado nos pacientes com arritmias cardíacas, inibe a conversão extratireoidiana de T4 em T3. Assim, os pacientes podem desenvolver tireotoxicose induzido por amiodarona, que é uma forma de tireotoxicose por T4.
Hipertireoidismo subclínico
Em pacientes com hipertireoidismo subclínico, o TSH está abaixo do normal, mas os níveis sanguíneos de T4 livre e T3 ainda estão normais.
Tanto o hipertireoidismo clínico quanto o subclínico são apenas definições bioquímicas, visto que os sintomas do hipertireoidismo podem estar presentes em pacientes com doença subclínica e ausentes naqueles com doença clínica, especialmente em idosos.
Hipertireoidismo central
O hipertireoidismo central é uma causa rara de hipertireoidismo e surge habitualmente devido a um adenoma hipofisário secretor de TSH. Esses pacientes têm TSH normal ou alto, apesar das altas concentrações sanguíneas de T4 livre e T3.
Diagnóstico da causa
Uma vez feito o diagnóstico do hipertireoidismo, o próximo passo é identificar a sua causa.
Os testes mais utilizados na investigação são:
- Dosagem sanguínea de anticorpos anti-receptores de TSH (TRAb).
- Cintilografia da tireoide com iodo radioativo (Iodo-131 ou Iodo-123).
- Ultrassonografia com Doppler da tireoide.
Consoante os resultados, o médico endocrinologista consegue distinguir que tipo de hipertireoidismo o paciente tem.
Por exemplo, um paciente com Doença de Graves costuma ter TRAb positivo, elevada captação de iodo radioativo na cintilografia e uma tireoide aumentada, sem nódulos e com aumento difuso da vascularização à ultrassonografia com Doppler.
Tratamento
Existem três modalidades diferentes de tratamento para o hipertireoidismo: medicamentos, iodo radioativo ou cirurgia de remoção da tireoide (tireoidectomia).
A escolha da terapia mais adequada deve considerar dados individuais dos pacientes como idade, gravidade do quadro e causa do hipertireoidismo.
Tionamidas
Os principais medicamentos utilizados no tratamento do hipertireoidismo são as tionamidas: metimazol, propiltiouracil e carbimazol.
As tionamidas agem impedindo a produção de hormônios pela tiroide. O seu efeito demora em média de 3 a 8 semanas, já que essas drogas apenas impedem a síntese de novos hormônios, não influenciando aqueles já produzidos e circulantes.
As tionamidas são habitualmente utilizadas em pacientes com hipertireoidismo de Graves para atingir um estado eutireoidiano (isto é, normalização dos níveis dos hormônios tireoidianos) rapidamente como preparação para terapia com iodo radioativo ou tireoidectomia.
No entanto, os pacientes que desejam evitar, ou adiar a terapia com iodo radioativo ou a cirurgia, podem continuar a tomar uma tionamida por períodos prolongados, por até 10 anos em alguns casos.
Após cerca de 18 meses de tratamento, se o paciente tiver normalizado TSH, T3 total e T4 livre, pode-se começar a ponderar suspender o medicamento.
A dosagem do anto-anticorpo TRAb costuma ser utilizada antes da suspensão do tratamento. O desaparecimento do TRAb durante a terapia com tionamida está associado a 70 a 80% de chance de remissão prolongada do hipertireoidismo.
Dentre as tionamidas, o metimazol é o fármaco mais utilizado, por ter início de ação mais rápida, posologia única diária, menos efeitos colaterais e melhores resultados quando o paciente é posteriormente tratado com radioiodoterapia.
Pacientes com hipertireoidismo de Graves tratados com tionamida devem ter sua função tireoidiana (T4 livre e T3 total) avaliada inicialmente em intervalos de quatro a seis semanas. Uma vez que o paciente tenha T4 livre e T3 total normalizados, a dose de metimazol pode ser diminuída em 30 a 50%.
Testes de tireoide subsequentes (TSH e T4 livre) devem ser repetidos quatro a seis semanas após cada ajuste de dose. Uma dose de manutenção típica de metimazol é de 5 a 10 mg por dia. Quando uma dose de manutenção estável é alcançada, testes de tireoide (TSH, T4 livre) podem ser realizados a cada seis meses.
Os valores de TSH podem ser enganosos durante o período inicial de tratamento. A produção hipofisária de TSH é suprimida pelo hipertireoidismo, um efeito que pode persistir por vários meses após as concentrações séricas de T4 e T3 se tornarem normais.
Como resultado, as concentrações sanguíneas de TSH podem permanecer baixas, apesar das concentrações sanguíneas normais ou até mesmo baixas de T4 e T3 durante as primeiras semanas ou meses de tratamento.
Beta-bloqueadores
Como as tionamidas só impedem a produção de novos hormônios, não agindo sobre aqueles já produzidos em excesso, o paciente frequentemente necessita de um tratamento voltado para a tireotoxicose.
Para um controle rápido dos sintomas, os beta-bloqueadores, como atenolol ou propranolol, são os medicamentos mais utilizados.
Não havendo contraindicações, o betabloqueador deve ser iniciado assim que o diagnóstico de hipertireoidismo é feito, mesmo antes de confirmar se a causa do hipertireoidismo é a doença de Graves.
Os betabloqueadores melhoram vários dos sintomas do hipertireoidismo, incluindo palpitações, taquicardia, tremores, ansiedade, cansaço e intolerância ao calor.
Radioiodoterapia
A destruição da tireoide por radiação é uma opção de tratamento definitivo para o hipertireoidismo.
O tratamento consiste na ingestão de cápsulas com iodo radiativo. Como a tiroide utiliza o iodo da alimentação para produzir o T3 e T4, ela absorve todo o iodo radioativo ingerido e vai sendo lentamente destruída pela mesmo ao longo de 6 a 18 semanas.
Aproximadamente 10 a 20% dos pacientes falham no primeiro tratamento com radioiodo e requerem uma dose subsequente. Esses pacientes que falham na primeira tentativa geralmente têm hipertireoidismo mais grave ou bócios maiores.
A radiação deste tratamento é muito pequena e fica praticamente restrita a tiroide, não sendo capaz de causar câncer em outros pontos do organismo. Porém, recomenda-se que o paciente mantenha distância de mulheres grávidas nos primeiros 7 dias de tratamento, já que existe sempre alguma chance de exposição a radiação.
Tireoidectomia
A cirurgia para retirada da tireoide é a terceira opção de tratamento. É a menos usada devido aos riscos de complicações operatórias.
Sua grande indicação está nos casos em que a tireoide encontra-se muito aumentada, com grande bócio e risco de obstrução das vias aéreas. Pacientes que não querem fazer iodo radioativo também podem optar pela tireoidectomia.
Tanto a cirurgia quanto o iodo radioativo curam o hipertireoidismo, mas ao destruírem a tiroide, levam ao hipotireoidismo. Portanto, a reposição com T4 (levotiroxina) passa a ser necessária (leia: Levotiroxina (Puran T4) – Indicações e efeitos colaterais).
Referências
- 2016 American Thyroid Association Guidelines for Diagnosis and Management of Hyperthyroidism and Other Causes of Thyrotoxicosis – American Thyroid Association.
- Hyperthyroidism (Overactive) – American Thyroid Association.
- Overview of the clinical manifestations of hyperthyroidism in adults – UpToDate.
- Graves’ hyperthyroidism in nonpregnant adults: Overview of treatment – UpToDate.
- Disorders that cause hyperthyroidism – UpToDate.
- Hyperthyroidism (Overactive Thyroid) – The National Institute of Diabetes and Digestive and Kidney Diseases.
- Jameson JL, et al., eds. Hyperthroidism. In: Harrison’s Principles of Internal Medicine. 20th ed. New York, N.Y.: The McGraw-Hill Companies; 2018.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.