Introdução
No Brasil, o câncer de mama é o mais comum e o que mais leva à morte no sexo feminino. Nos E.U.A mais de 40.000 mulheres falecem todo ano devido a esta doença.
O câncer de mama é raro antes dos 35 anos, mas é a principal causa de mortalidade entre mulheres de 45 a 55 anos.
Apesar do número de casos estar em crescimento desde a década de 1960, nos últimos anos a mortalidade caiu cerca de 20%. Isto só foi possível devido aos avanços nas técnicas de rastreio e na divulgação para a população da importância do diagnóstico precoce.
Quanto mais cedo o câncer de mama for detectado e tratado, maiores são as chances de cura completa.
Sintomas do câncer de mama
O primeiro sinal ou sintoma do câncer de mama para a maioria das mulheres é o aparecimento de um nódulo (caroço) em uma das mamas. Um nódulo maligno costuma ser duro, de formato irregular e bem aderido aos planos profundos. Um nódulo benigno é normalmente arredondado, de consistência mais elástica e móvel à palpação.
É bom lembrar que a imensa maioria dos caroços na mama são benignos e não indicam câncer, porém, só uma avaliação médica é capaz de distingui-los.
Além dos nódulos, outros achados são importantes na avaliação de uma mama e podem sugerir a presença de uma doença maligna:
- O mamilo pode-se tornar mais sensível, mudar de características, ficando maior, mudando de forma, invertendo-se para dentro da pele ou ficando avermelhado e inchado. A secreção de líquidos, sejam sanguinolentos ou não, também devem despertar a atenção, principalmente se ocorrer em apenas uma das mamas.
- Presença de linfonodos (gânglios) palpáveis ao redor da mama e nas axilas.
- Aparecimento de veias salientes ao redor dos mamilos
- Alterações no tamanho e na forma de uma das mamas, tornando-as assimétricas
- Alterações na textura da pele das mamas, às vezes ficando mais ásperas e com aparência de casca de laranja.
- Um tipo raro de câncer de mama, chamado de doença de Paget da mama, se manifesta como uma grande inflamação da mama, deixando-a avermelhada, inchada e muito dolorosa. A doença de Paget pode iniciar-se como uma pequena lesão ao redor do mamilo, às vezes dolorosa, às vezes com comichão, semelhante a uma espinha ou picada de mosquito que em vez de melhorar, passa a crescer com o tempo.
Todos os sinais e sintomas descritos anteriormente podem ser manifestações do câncer de mama, porém, na maioria dos casos, não o são.
Entretanto, assim como ocorre com os nódulos, só uma avaliação médica criteriosa pode descartar a presença de uma doença maligna. A existência de mais de um desses achados ao mesmo tempo, principalmente em mulheres acima dos 35 anos, aumenta o risco de tratar-se de câncer.
Autoexame da mama
Quanto mais precoce for o diagnóstico, maiores são as chances de sucesso do tratamento.
O autoexame das mamas costumava ser indicado todos os meses para que pequenas anormalidades pudessem ser detectadas o mais rápido possível e a paciente se sentisse compelida a procurar atendimento médico.
A importância do autoexame da mama tem vindo a diminuir e cada vez menos médicos indicam a sua prática frequente, pois estudos têm demonstrado que a realização regular de autoexames não diminui a chance de morrer de câncer de mama, pois são pouco capazes de detectar tumores nas fases em que eles têm maior chance de cura.
De qualquer forma, o autoexame é simples de ser feito e se a mulher não faz o rastreio adequado, ele pode identificar lesões suspeitas nas mamas. O procedimento pode ser realizado por todas as mulheres acima dos 20 anos. Nesta idade é raro haver câncer e, por isso mesmo, é a época ideal para se iniciar o hábito de se auto examinar. As mamas não são órgãos homogêneos e apresentam pequenas alterações na textura e no formato que variam de mulher para mulher.
Nas primeiras vezes, o autoexame pode ser frustrante pela falta de entendimento do que estruturas estão sendo palpadas, mas iniciar o exame quando ainda jovem e fazê-lo com frequência ao longo do tempo torna a paciente plenamente familiarizada com as particularidades de suas mamas, facilitando a detecção de quaisquer anormalidades quando estas surgirem.
A presença de próteses de silicone em nada altera a rotina do auto-exame.
O melhor momento para se realizar o exame é uma semana depois da menstruação, quando as mamas estão menos inchadas e sensíveis. Nas mulheres após a menopausa, o ideal é se estabelecer aleatoriamente um dia fixo do mês para se realizar o auto-exame.
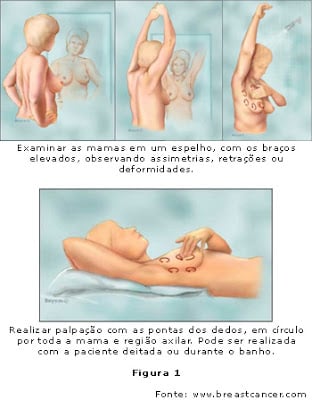
Passos para a realização do auto-exame das mamas:
- Ponha-se de pé, de frente a um espelho, com as mãos na cintura. Observe suas mamas. Repare na cor, tamanho, textura e formato das mesmas.
- Levante os braços e observe as mamas de frente e de lado. Se estas forem volumosas, deve-se levantá-las para que a região escondida pela pele possa ser observada.
- Deite-se de barriga para cima, e com a ponta dos dedos aperte a mama gentilmente. Faça pequenos movimentos circulares. Alterne a pressão que faz com os dedos sobre a mama. Use a mão esquerda para examinar a mama direita e a mão direita para examinar a esquerda.
- Realize movimentos de cima para baixo e de baixo para cima, em zigue-zague, de modo a cobrir toda a extensão da mama.
- Este exame também pode ser repetido em pé, enquanto se toma banho, pois a pele molhada torna-o mais fácil de ser realizado.
Reforçando: a realização do auto-exame das mamas de modo algum descarta a necessidade de avaliação médica periódica. Por mais que se você esteja acostumada com a textura das suas mamas, um exame de imagem, como mamografia, ultrassonografia ou a ressonância magnética, são capazes de detectar tumores muito antes deles se tornarem perceptíveis ao autoexame.
Diagnóstico e rastreio
O autoexame da mama ou o exame clínico realizado pelo seu médico conseguem diagnosticar menos de 10% dos cânceres de mama. Por isso, indica-se a realização de exames preventivos periódicos, mesmo quando o exame clínico é completamente normal.
Esses exames são chamados de screening ou exames de rastreio do câncer de mama.
Mamografia
A mamografia é um exame usado há mais de 40 anos para a prevenção e diagnóstico do câncer de mama. É um procedimento simples, basicamente uma radiografia das mamas.
Para o rastreio do câncer de mama, indica-se a realização de uma mamografia em todas as mulheres entre os 40 e 70 anos. A idade mínima e a frequência depende de cada fonte.
No Brasil, atualmente, o Ministério da Saúde recomenda a mamografia a cada 2 anos a partir dos 50 anos. Já o colégio Americano de Ginecologia e Obstetrícia recomenda mamografia anual a partir dos 40 anos. Por outro lado, na Inglaterra, o NHS recomenda mamografia a cada 3 anos a partir dos 47 anos. Portanto, não há um consenso.
Nas mulheres com história familiar positiva, principalmente em familiar de 1º grau, a mamografia de rastreio deve ser iniciada a partir dos 30 anos.
Sempre que possível, procure agendar sua mamografia para depois do fim da sua menstruação, uma vez que o exame pode causar algum desconforto quando realizado no período pré-menstrual ou nos seus primeiros dias.
A mamografia digital é ligeiramente superior a mamografia convencional em mulheres com menos de 50 anos. Naquelas com mais de 50 anos, não há diferenças relevantes na taxa de detecção de lesões malignas.
Apesar de ser um excelente exame, a mamografia não é 100% sensível e pode deixar passar cerca de 15% dos tumores. Quando o câncer já provoca alguma alteração ao exame clínico, como por exemplo, um nódulo papável, a mamografia consegue identificá-lo em mais de 95% dos casos.
Ultrassonografia
Conforme a mulher vai envelhecendo, o tecido das suas mamas, rico em glândulas mamárias, vai sendo substituído por gordura. Uma mulher jovem apresenta uma mama muito mais densa que uma mulher idosa. Mamas densas não são bem avaliadas pela mamografia. Por este motivo, todas as mulheres abaixo dos 35 anos que detectem alguma massa suspeita palpável devem realizar a mamografia mais um exame de ultrassom das mamas.
Ressonância magnética nuclear (RMN)
A RMN é um exame reservado às mulheres com elevado risco de câncer de mama, entre elas passado de câncer mamário, presença da mutação genética do BRCA1 e BRCA2 (explico mais abaixo) ou exposição a radiação durante a juventude.
A RMN é muito sensível mas apresenta elevada taxa de falso positivo, ou seja, detecta lesões suspeitas que no final não são lesões malignas.
Biopsia da mama
Uma vez identificada pelos exames de imagem, a lesão suspeita deve ser abordada para confirmação histológica avaliação do tecido por microscopia). Para se conseguir uma amostra da lesão, recorremos a biópsia da mesma.
Existem várias modalidades de biópsia que vão desde a introdução de uma fina agulha para aspiração do conteúdo do nódulo, até uma pequena cirurgia com a realização de uma incisão na mama, sob anestesia local, para se chegar até a lesão suspeita, retirando-se um pedaço da mesma.
A biópsia é considerado o exame padrão ouro para o diagnóstico do câncer de mama.
Teste genético para o câncer de mama
Existe uma clara influencia genética para o desenvolvimento do câncer de mama. Até 1/3 das mulheres com a doença apresentam história familiar positiva.
Pelo menos 2 genes já foram identificados como responsáveis pelo câncer de mama hereditário. Cerca de 10% dos casos são causados por mutações nos genes chamados BRC1 e BRC2.
20% das mulheres portadoras de mutações no BRC1 desenvolvem câncer de mama antes dos 40 anos, e 50% antes dos 50. Mulheres com BRC1 têm 65% de risco de desenvolverem tumores de mama durante a vida. No BRC2 o risco é de 50%.
Já existem testes genéticos para identificação destes genes defeituosos. Algumas das indicações para tipagem genética são:
- Pacientes com câncer de mama antes dos 30
- Mais de um parente de 1º ou 2º grau com câncer de mama
- Câncer de mama associado a câncer de ovário
- História pessoal ou familiar de câncer de mama bilateral
- Câncer de mama em parente do sexo masculino
Para saber mais sobre os genes BRCA1 e BRCA2, leia: CÂNCER DE MAMA | Genes BRCA1 e BRCA2.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.


